हिस्टेरेक्टॉमी सर्जरी - प्रक्रिया संकेत, दुष्प्रभाव और लाभ
पेस हॉस्पिटल्स में, अत्याधुनिक ओटी को एआई रोबोटिक सर्जरी प्रणाली और विश्व स्तरीय उन्नत 3डी एचडी लेजर और लेप्रोस्कोपिक उपकरणों से सुसज्जित किया गया है, ताकि कैंसर और गैर-कैंसर वाले स्त्री रोग संबंधी विकारों के लिए न्यूनतम इनवेसिव प्रमुख और सुपर-मेजर सर्जरी की जा सके।
हैदराबाद में शीर्ष लेप्रोस्कोपिक हिस्टेरेक्टॉमी सर्जन और सर्वश्रेष्ठ स्त्री रोग विशेषज्ञ की हमारी टीम, प्रसूति और स्त्री रोग विशेषज्ञ डॉक्टर खुले, लेप्रोस्कोपिक और रोबोटिक तरीकों से हिस्टेरेक्टोमी सर्जरी करने में व्यापक अनुभव है।
के लिए अपॉइंटमेंट का अनुरोध करें हिस्टेरेक्टॉमी सर्जरी
हिस्टेरेक्टॉमी सर्जरी - अपॉइंटमेंट
हिस्टेरेक्टॉमी क्या है और इसका उद्देश्य क्या है?
हिस्टेरेक्टॉमी का अर्थ
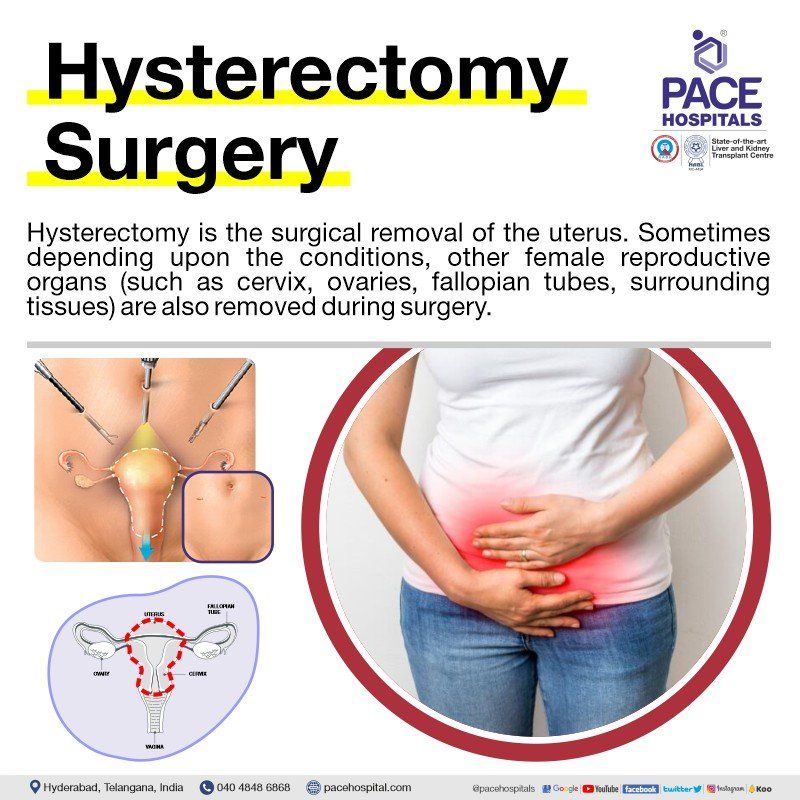
हिस्टेरेक्टॉमी गर्भाशय को शल्य चिकित्सा द्वारा हटाने की प्रक्रिया है जिसे गर्भाशय हटाने की सर्जरी भी कहा जाता है। कभी-कभी स्थिति के आधार पर, सर्जरी के दौरान अन्य महिला प्रजनन अंग (जैसे अंडाशय, सिस्ट फैलोपियन ट्यूब, आसपास के ऊतक) भी हटा दिए जाते हैं।
हिस्टेरेक्टॉमी के लाभों में मुख्य रूप से किसी अंतर्निहित कारण से होने वाले पुराने और कष्टदायी पैल्विक दर्द, भारी और अनियमित रक्तस्राव से राहत शामिल है।
हिस्टेरेक्टॉमी या गर्भाशय हटाने की सर्जरी भी रोगी की जान बचा सकती है यदि उसे गर्भाशय कैंसर होने का जोखिम बढ़ गया है। रिकवरी में लंबा समय लग सकता है क्योंकि यह एक बड़ी सर्जरी है, सर्जरी के बाद महिला भविष्य में बच्चे को जन्म नहीं दे सकती है। हिस्टेरेक्टॉमी सर्जरी के बाद रजोनिवृत्ति में प्रवेश करने या रजोनिवृत्ति के लक्षणों का अनुभव करने की संभावना आमतौर पर अधिक होती है।
हिस्टेरेक्टॉमी सर्जरी के संकेत क्या हैं?
अधिकांश रोगियों को यहां लाया जाता है। प्रसूतिशास्री ओवरलैपिंग लक्षणों के साथ। आमतौर पर, यह अन्य संकेतों के निदान के दौरान होता है कि अनिर्धारित बीमारियों / विकारों की उपस्थिति जैसे कि स्पर्शोन्मुख गर्भाशय फाइब्रॉएड खोजे गए हैं।
हिस्टेरेक्टॉमी (जिसका अर्थ है गर्भाशय को हटाना) के कुछ कारण इस प्रकार हैं:
- भारी, अनियमित या लंबे समय तक मासिक धर्म को कहा जाता है अत्यार्तव
- मासिक धर्म की अवधि में वृद्धि जो दर्दनाक है (कष्टार्तव) या मासिक धर्म में ऐंठन, जो दवाओं या अन्य उपचारों से ठीक नहीं होती
- की उपस्थिति लक्षणात्मक गर्भाशय फाइब्रॉएड (गैर-कैंसरयुक्त गर्भाशय वृद्धि)
- यूटेरिन प्रोलैप्स या गर्भाशय आगे की ओर खिसक जाता है, जिसमें कमजोर स्नायुबंधन (जोड़ में दो हड्डियों को जोड़ने वाला कठोर, लचीला रेशेदार संयोजी ऊतक) और मांसपेशियां गर्भाशय को पकड़ नहीं पातीं, जिसके परिणामस्वरूप गर्भाशय ढीला पड़ जाता है या योनि में गिर जाता है।
- गर्भाशय या एंडोमेट्रियम की परत के समान कोशिकाएं या ऊतक गर्भाशय के बाहर बढ़ते हैं जिन्हें कहा जाता है endometriosis
- गर्भाशय की मांसपेशीय दीवार में एंडोमेट्रियल ऊतक की वृद्धि के कारण गर्भाशय का मोटा होना और बढ़ना, जिसे कहा जाता है ग्रंथिपेश्यर्बुदता
- श्रोणि सूजन रोग (पीआईडी) यौन संचारित संक्रमण (एसटीआई) या जीवाणु संक्रमण के कारण फैलोपियन ट्यूब, अंडाशय, गर्भाशय ग्रीवा और गर्भाशय सहित महिला प्रजनन प्रणाली में संक्रमण हो सकता है।
- दुर्दमता (कैंसर) योनि, गर्भाशय ग्रीवा, गर्भाशय, फैलोपियन ट्यूब या अंडाशय का
- सौम्य और लक्षणहीन गर्भाशय फाइब्रॉएड
- असामान्य पैल्विक रक्तस्राव
- पैल्विक दर्द और
- इंटरस्टिशियल सिस्टाइटिस (मूत्राशय की दर्दनाक स्थिति)
इसी प्रकार, हिस्टेरेक्टॉमी के लिए मतभेदों में शामिल हैं:
हिस्टेरेक्टॉमी सर्जरी के प्रकार
मरीज़ की स्थिति और पैथोलॉजी के आधार पर, आपका प्राथमिक देखभाल चिकित्सक या सर्जन आपको सुझाव दे सकता है कि किस प्रकार की ज़रूरत है। हिस्टेरेक्टॉमी सर्जरी के मुख्य रूप से पाँच प्रकार हैं, जिनमें शामिल हैं:
- संपूर्ण हिस्टेरेक्टॉमी
- सबटोटल हिस्टेरेक्टॉमी
- पैन हिस्टेरेक्टॉमी
- कट्टरपंथी हिस्टेरेक्टोमी
- अल्ट्रा-रेडिकल (व्यापक) सर्जरी
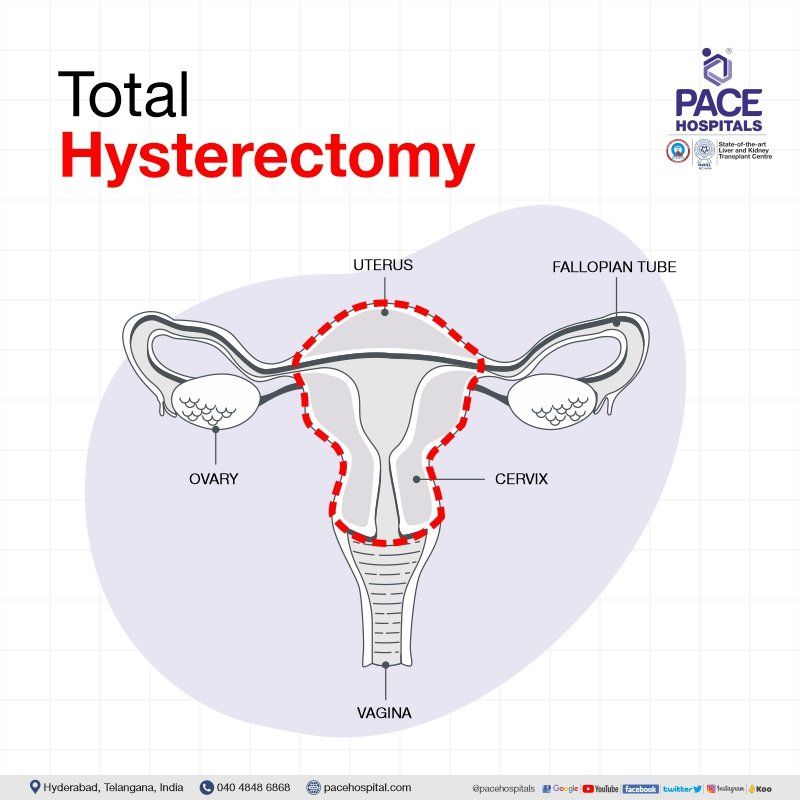
संपूर्ण हिस्टेरेक्टॉमी
सम्पूर्ण हिस्टेरेक्टॉमी सर्जरी में गर्भाशय और गर्भाशय ग्रीवा को हटा दिया जाता है, तथा अंडाशय और फैलोपियन ट्यूब को उनके स्थान पर छोड़ दिया जाता है।
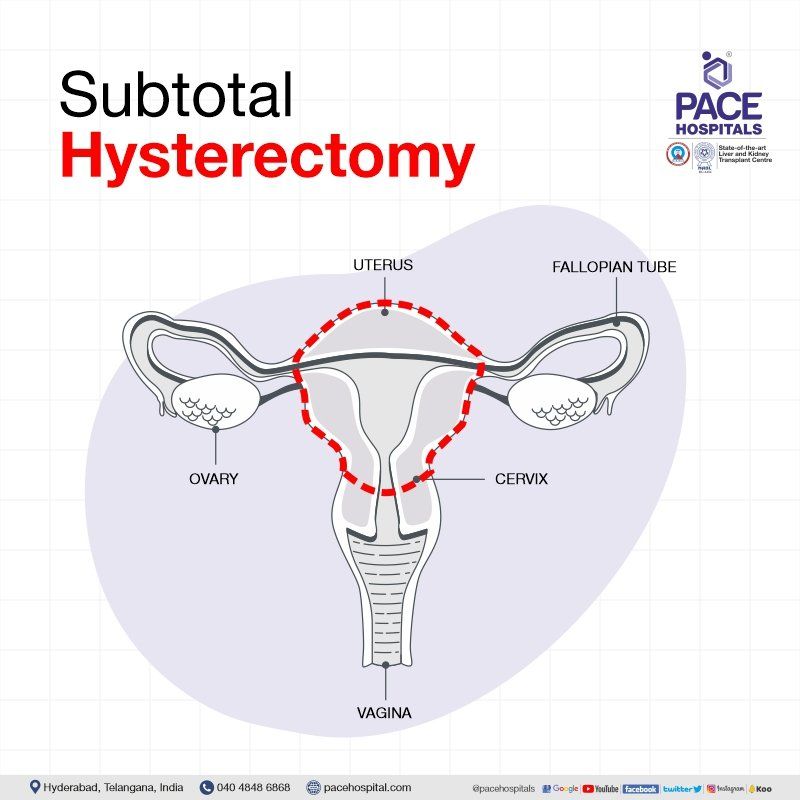
सबटोटल हिस्टेरेक्टॉमी / आंशिक हिस्टेरेक्टॉमी
सबटोटल हिस्टेरेक्टॉमी सर्जरी में गर्भाशय के ऊपरी हिस्से को हटाना और गर्भाशय ग्रीवा को उसी स्थान पर छोड़ना शामिल है। सर्जरी के बाद गर्भाशय ग्रीवा के कैंसर के जोखिम के कारण यह ऑपरेशन आमतौर पर नहीं किया जाता है और कैंसर को बाहर निकालने के लिए नियमित गर्भाशय ग्रीवा की जांच (स्मीयर परीक्षण) की आवश्यकता होगी।
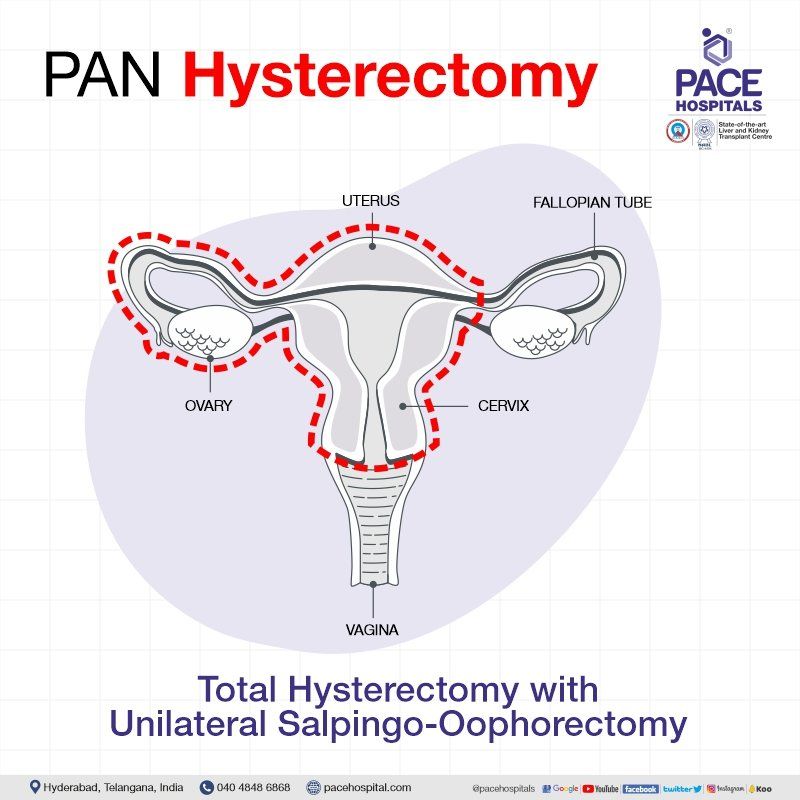
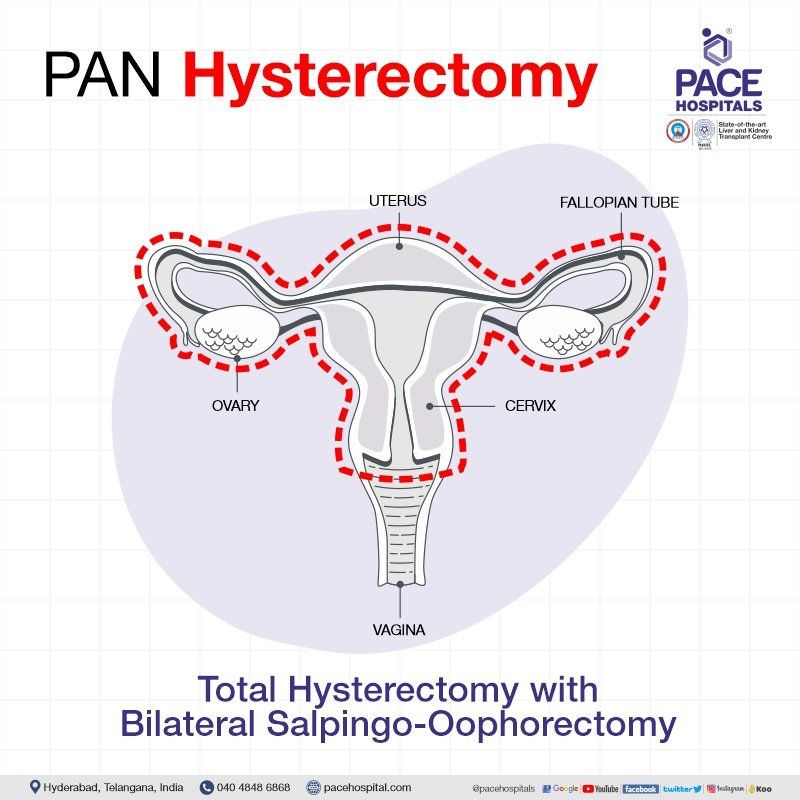
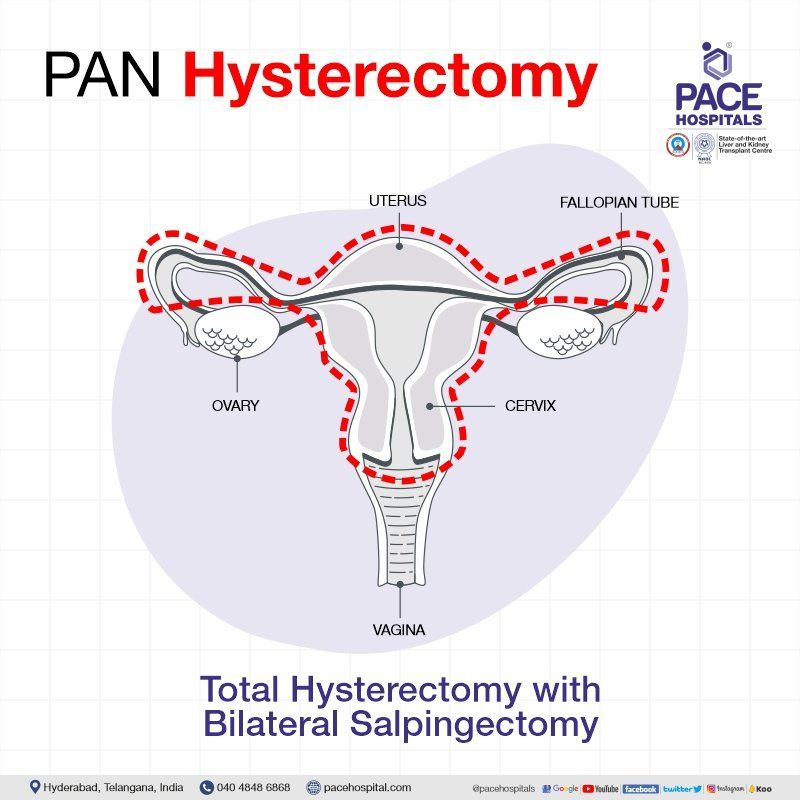
पैन हिस्टेरेक्टॉमी
पैन हिस्टेरेक्टॉमी सर्जरी में गर्भाशय, गर्भाशय ग्रीवा, फैलोपियन ट्यूब और/या अंडाशय को हटाना शामिल है। मरीज़ की पैथोलॉजी के आधार पर, सर्जन नीचे दिए गए प्रकार का सुझाव दे सकते हैं:
सैल्पिंगो-ओओफोरेक्टॉमी के साथ सम्पूर्ण हिस्टेरेक्टॉमी (एसओ के साथ टीएच): यह 2 प्रकार का होता है
- एकतरफा सैल्पिंगो-ओओफोरेक्टॉमी के साथ संपूर्ण हिस्टेरेक्टॉमी - गर्भाशय, गर्भाशय ग्रीवा, अंडाशय और फैलोपियन ट्यूब में से एक को हटा दिया जाता है
- द्विपक्षीय सैल्पिंगो-ओओफोरेक्टॉमी के साथ संपूर्ण हिस्टेरेक्टॉमी - गर्भाशय, गर्भाशय ग्रीवा, दोनों अंडाशय और फैलोपियन ट्यूब को हटा दिया जाता है।
द्विपक्षीय सैल्पिंगेक्टोमी के साथ संपूर्ण हिस्टेरेक्टोमी - इस प्रक्रिया में गर्भाशय, गर्भाशय ग्रीवा और दोनों फैलोपियन ट्यूब को हटा दिया जाता है और दोनों अंडाशय को यथावत छोड़ दिया जाता है।
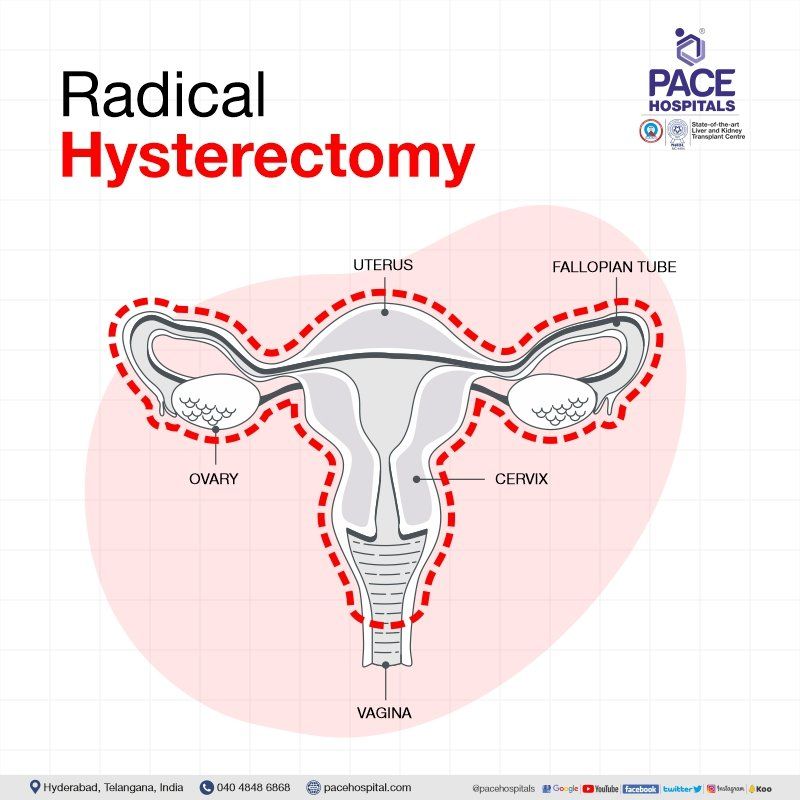
कट्टरपंथी हिस्टेरेक्टोमी
रेडिकल हिस्टेरेक्टॉमी सर्जरी में पूरे गर्भाशय, गर्भाशय के किनारों (पैरामीट्रियम), गर्भाशय ग्रीवा, पेल्विक लिम्फ नोड्स और योनि के ऊपरी हिस्से को हटाना शामिल है। यह ऑपरेशन मुख्य रूप से तब किया जाता है जब स्त्री रोग संबंधी कैंसर मौजूद हो।
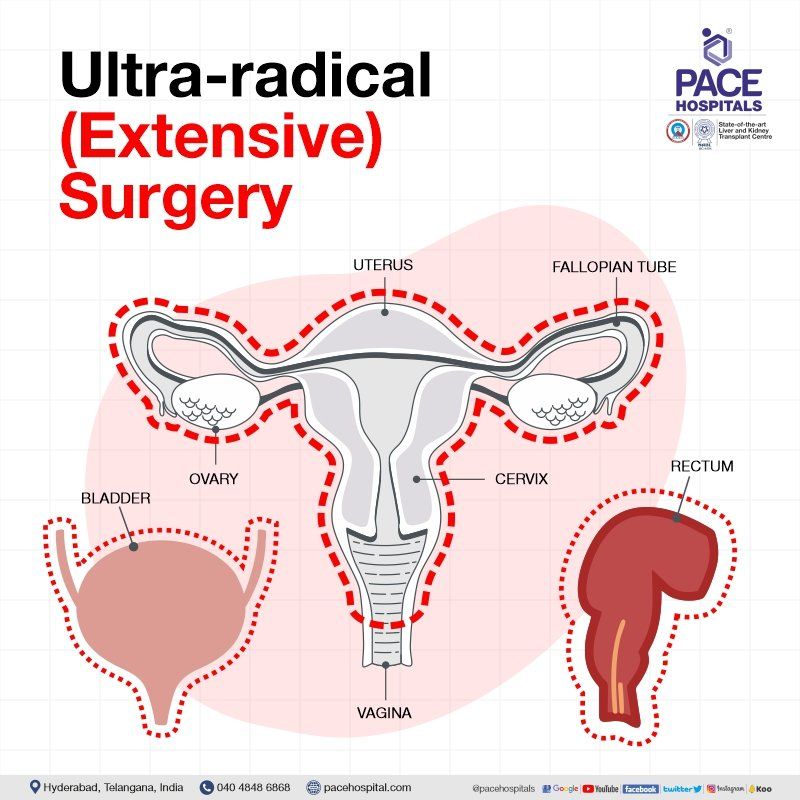
अल्ट्रा-रेडिकल (व्यापक) सर्जरी
अल्ट्रा-रेडिकल (व्यापक) सर्जरी में पूरे गर्भाशय, गर्भाशय के किनारों पर ऊतक या कोशिकाओं (पैरामीट्रियम), गर्भाशय ग्रीवा, श्रोणि लिम्फ नोड्स, मूत्राशय और मलाशय के साथ योनि के ऊपरी हिस्से को निकालना शामिल है। यह ऑपरेशन मुख्य रूप से तब किया जाता है जब स्त्री रोग संबंधी कैंसर उन्नत अवस्था में होता है।
हिस्टेरेक्टॉमी सर्जरी के तरीके
ऐसे कई कारक हैं जो सौम्य (गैर-कैंसरकारी) कारणों के लिए हिस्टेरेक्टॉमी सर्जरी को प्रभावित कर सकते हैं, जैसे योनि और गर्भाशय का आकार और आकृति, गर्भाशय तक पहुंच, गर्भाशय के बाहर रोग की सीमा, सहवर्ती प्रक्रियाओं की आवश्यकता, मामले की तात्कालिकता और सूचित रोगी की प्राथमिकता।
हिस्टेरेक्टॉमी सर्जरी करने के मुख्यतः पांच तरीके हैं:
- उदरीय हिस्टेरेक्टोमी
- लेप्रोस्कोपिक हिस्टेरेक्टॉमी
- रोबोटिक हिस्टेरेक्टॉमी
- लैप्रोस्कोपिक सहायता प्राप्त योनि हिस्टेरेक्टोमी (LAVH)
- योनि हिस्टेरेक्टोमी
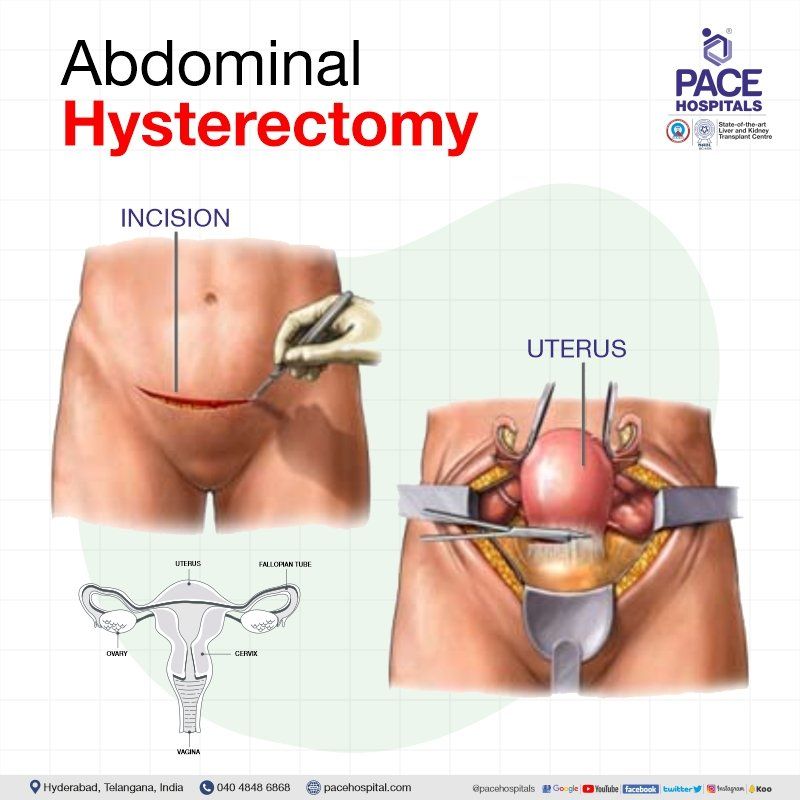
उदरीय हिस्टेरेक्टोमी
उदर हिस्टेरेक्टॉमी जिसे ओपन हिस्टेरेक्टॉमी भी कहा जाता है, यह आमतौर पर स्त्री रोग संबंधी कैंसर, बढ़े हुए गर्भाशय या अन्य पैल्विक रोगों (जैसे एंडोमेट्रियोसिस (गर्भाशय के बाहर एंडोमेट्रियल ऊतक की उपस्थिति जो पैल्विक दर्द का कारण बनती है) या आसंजनों के लिए किया जाता है। यदि हिस्टेरेक्टॉमी के अन्य तरीके विफल हो जाते हैं तो यह अभी भी "वापस लेने का विकल्प" है।
ओपन हिस्टेरेक्टॉमी में सर्जन प्यूबिक हेयरलाइन के साथ एक क्षैतिज चीरा लगाता है जिसके परिणामस्वरूप महिलाओं के लिए एक छोटा निशान बन जाता है। यूटेराइन फाइब्रॉयड / यदि कैंसर के कारण हिस्टेरेक्टॉमी की आवश्यकता हो, तो रोगी को पेट के निचले हिस्से में मध्य रेखा वाला चीरा लगाने की आवश्यकता हो सकती है।
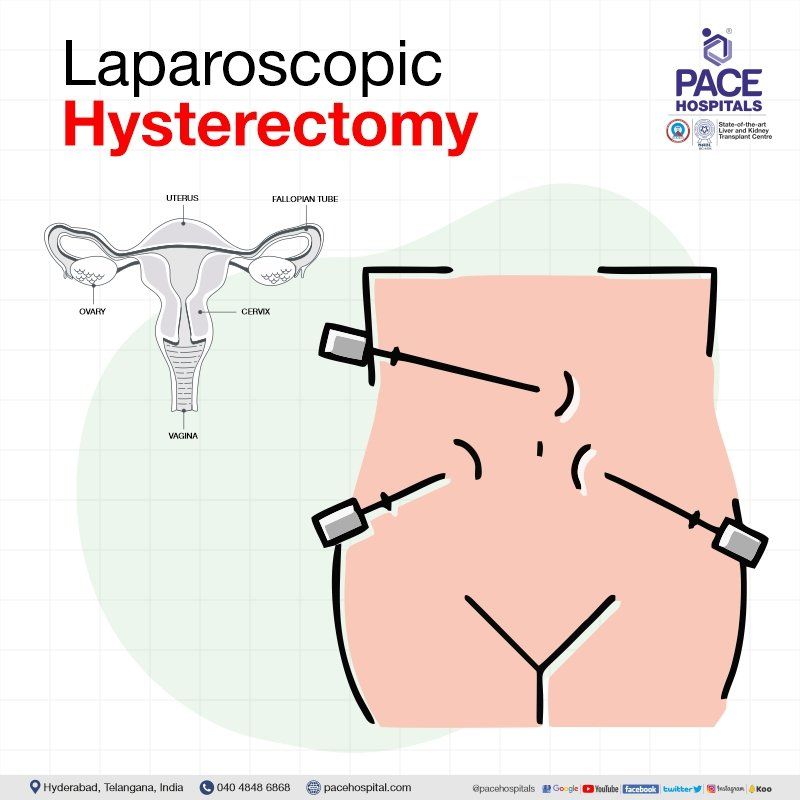
लेप्रोस्कोपिक हिस्टेरेक्टॉमी
लैप्रोस्कोपिक हिस्टेरेक्टॉमी के दौरान पेट में चार छोटे चीरों या कटों के माध्यम से पूरे गर्भाशय या गर्भ (और कभी-कभी फैलोपियन ट्यूब और अंडाशय) को हटा दिया जाता है, जिसे "कीहोल सर्जरी" के रूप में भी जाना जाता है।
लेप्रोस्कोपिक हिस्टेरेक्टॉमी में खुले हिस्टेरेक्टॉमी की तुलना में अधिक समय लगता है, लेकिन इसके पक्षधर इस तथ्य की ओर ध्यान दिलाते हैं कि इससे अतिरिक्त पैल्विक रोगों (जैसे एंडोमेट्रियोसिस (गर्भाशय के बाहर एंडोमेट्रियल ऊतक की उपस्थिति जिससे पैल्विक दर्द होता है)) का निदान और उपचार संभव हो पाता है, साथ ही अंडाशय और अन्य एडनेक्सल (आसपास के महिला प्रजनन अंग और सहायक ऊतक) संरचनाओं को हटाया जा सकता है, साथ ही प्रक्रिया के अंत में संपूर्ण अंतःपेटीय रक्तस्राव को रोकने और शीघ्र स्वस्थ होने की क्षमता भी प्राप्त होती है।
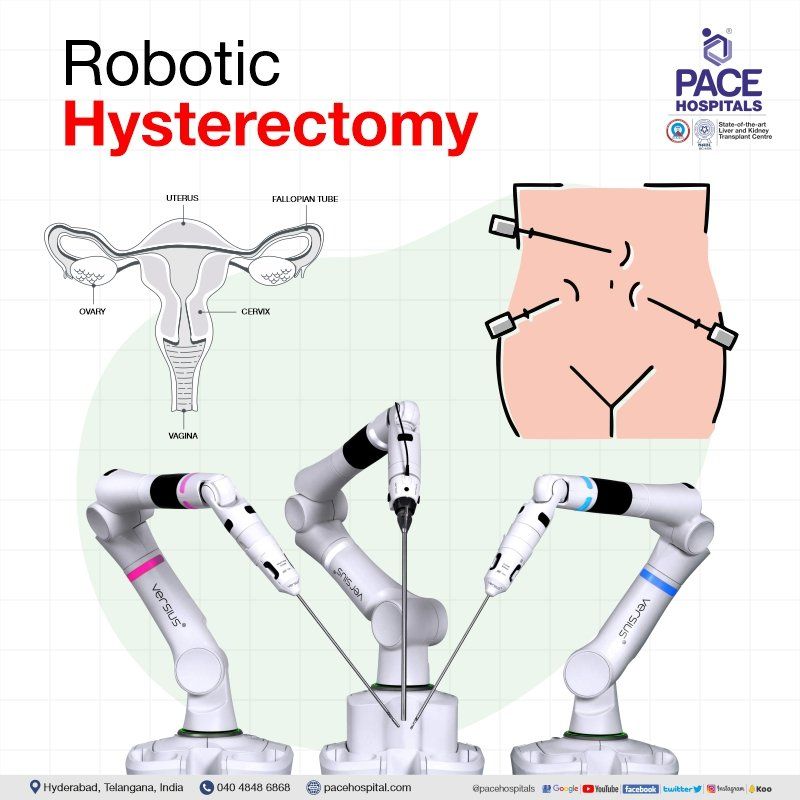
रोबोटिक हिस्टेरेक्टॉमी
रोबोटिक सहायता प्राप्त लैप्रोस्कोपिक हिस्टेरेक्टॉमी में, लैप्रोस्कोपिक हिस्टेरेक्टॉमी उपकरणों के साथ एक रोबोटिक कंसोल शामिल होता है, जो अधिक परिष्कार और सटीक संचालन लाता है। यह लैप्रोस्कोपिक हिस्टेरेक्टॉमी की तुलना में अधिक फायदेमंद है।
सर्जरी के आधार पर या तो गर्भाशय, अंडाशय और फैलोपियन ट्यूब के साथ, या उन सभी को योनि के माध्यम से शल्य चिकित्सा द्वारा हटा दिया जाता है। कुल लेप्रोस्कोपिक हिस्टेरेक्टॉमी तब की जाती है जब योनि के उद्घाटन को कीहोल चीरों का उपयोग करके सिल दिया जाता है। यदि स्त्री रोग विशेषज्ञ योनि के अंदर टांके लगाकर योनि के उद्घाटन को बंद कर देता है तो इसे लेप्रोस्कोपिक रूप से सहायता प्राप्त योनि हिस्टेरेक्टॉमी माना जाता है।
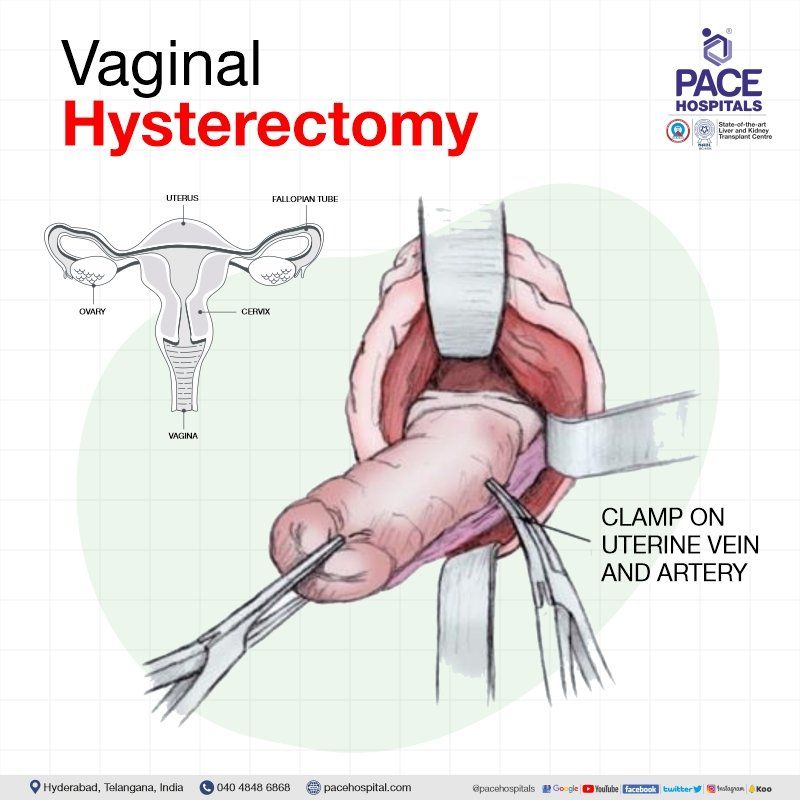
योनि हिस्टेरेक्टोमी
यह सर्जरी पेट में चीरा लगाने के बजाय योनि के ज़रिए की जाती है। जब गर्भाशय बाहर निकल जाता है, तो उसे योनि हिस्टेरेक्टॉमी के ज़रिए हटाया जा सकता है, जिससे पेट पर कोई निशान नहीं रह जाता।
अधिकतर, इस प्रक्रिया का उपयोग गर्भाशय के आगे बढ़ने को ठीक करने के लिए किया जाता है (यह तब होता है जब पेल्विक फ्लोर की मांसपेशियाँ और स्नायुबंधन खिंच जाते हैं और कमजोर हो जाते हैं, जिससे गर्भाशय को पर्याप्त सहारा नहीं मिल पाता और योनि नलिका से परे अवरोही उभार हो जाता है)। गर्भाशय के आगे बढ़ने की अनुपस्थिति में भी, कुछ सर्जन योनि हिस्टेरेक्टॉमी को प्राथमिकता देते हैं।
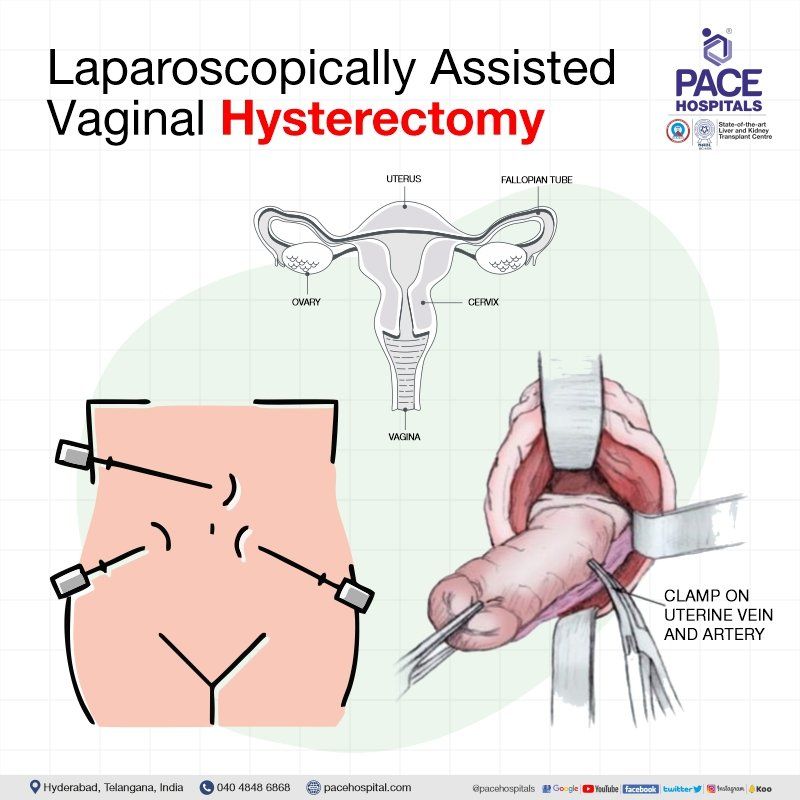
लैप्रोस्कोपिक सहायता प्राप्त योनि हिस्टेरेक्टोमी (LAVH)
लैप्रोस्कोपिक रूप से सहायता प्राप्त योनि हिस्टेरेक्टोमी गर्भाशय, गर्भाशय ग्रीवा, अंडाशय और फैलोपियन ट्यूब को हटाने के लिए लैप्रोस्कोपी और योनि दोनों के माध्यम से की जाती है। यह प्रक्रिया मुख्य रूप से गर्भाशय फाइब्रॉएड, एंडोमेट्रोसिस, असामान्य गर्भाशय रक्तस्राव आदि से पीड़ित महिलाओं में की जाती है।
किसी विशिष्ट हिस्टेरेक्टॉमी सर्जरी का चयन करने से पहले सर्जन / स्त्री रोग विशेषज्ञ के विचार
हिस्टेरेक्टॉमी आमतौर पर एक आपातकालीन प्रक्रिया नहीं होती है, बल्कि यह एक “वैकल्पिक सर्जरी” होती है, जो मरीज़ द्वारा खुद के लिए चुने गए विकल्प पर आधारित होती है। हालाँकि ऐसी कई स्थितियाँ हैं जिनमें यह ज़रूरी हो सकता है, लेकिन किसी की जान बचाने के लिए ऐसा बहुत कम ही किया जाता है।
यद्यपि यह सुझाव दिया गया था कि तकनीकी कठिनाइयों की उपस्थिति और जटिलताओं का जोखिम हिस्टेरेक्टॉमी की किसी भी प्रक्रिया को निष्पादित करने में मुख्य बाधाएं हैं; इनमें से कोई भी, व्यापक प्रशिक्षण वाले योग्य चिकित्सक के हाथों में, उचित प्रकार की हिस्टेरेक्टॉमी के कार्यान्वयन में बाधा नहीं बननी चाहिए।
हिस्टेरेक्टॉमी प्रक्रिया करने से पहले, सर्जन प्रत्येक रोगी की विशिष्ट नैदानिक परिस्थितियों का आकलन करना सुनिश्चित करता है और यह निर्णय लेता है कि कौन सा चीरा गर्भाशय को हटाने के लिए सबसे अच्छा होगा, जिससे रोगी के लिए जोखिम कम से कम हो और सकारात्मक परिणाम की संभावना अधिकतम हो।
प्रसूति-स्त्रीरोग विशेषज्ञ का यह दायित्व है कि वह रोगी को हिस्टेरेक्टॉमी की विभिन्न तकनीकों के बारे में समझाए तथा उसे सुझाए जो व्यक्तिगत मामले में लाभ और खतरों का सर्वोत्तम संतुलन प्रदान करती हो।
रोगी और स्वास्थ्य सेवा प्रदाता को रोगी के मूल्यों और प्राथमिकताओं को ध्यान में रखते हुए विभिन्न हिस्टेरेक्टॉमी विधियों के सापेक्ष लाभों और जोखिमों के बारे में बातचीत करनी चाहिए। कुछ मामलों में किसी अन्य सर्जन के पास रेफर करना आवश्यक हो सकता है जो पसंदीदा तरीके से हिस्टेरेक्टॉमी कर सकता है।
सर्जरी की तैयारी
प्राथमिक देखभाल चिकित्सक या प्रसूतिशास्री हिस्टेरेक्टॉमी सर्जरी करने वाले डॉक्टर आपके साथ ऑपरेशन के जोखिम और लाभों पर चर्चा करेंगे। सर्जरी के लिए आवश्यक रेडियोलॉजी इमेजिंग और प्रयोगशाला परीक्षण सर्जरी से कम से कम 3 दिन पहले पूरे किए जा रहे हैं ताकि अंतिम समय में किसी भी तरह की परेशानी से बचा जा सके।
उसके बाद, आप हिस्टेरेक्टॉमी ऑपरेशन के लिए सहमति पत्र पर हस्ताक्षर करेंगे, यह स्वीकार करते हुए कि आपने प्रक्रिया को पढ़ और समझ लिया है। सर्जरी से पहले, आपको बताया जाएगा कि क्या करना है और क्या नहीं करना है।
सर्जरी से पहले आपको कुछ सामान्य बातों का पालन करना होगा:
- सर्जरी से पहले आपको उपचार करने वाले सर्जन द्वारा सुझाई गई कुछ दवाएं लेनी बंद करनी होंगी, तथा आपको नई दवाओं की एक सूची निर्धारित की जा सकती है।
- अपनी एलर्जी के बारे में अपने सर्जन को पहले से सूचित करें।
- धूम्रपान/शराब पीने जैसे जीवनशैली में परिवर्तन सर्जरी के बाद आपके स्वास्थ्य लाभ में बाधा डाल सकते हैं, इसलिए सर्जरी से 6 से 8 सप्ताह पहले धूम्रपान बंद कर देना बेहतर है।
- आमतौर पर, मरीजों को सर्जरी से पहले रात को आधी रात के बाद कुछ भी खाने या पीने से मना किया जाता है, हालांकि इस बात की पुष्टि सर्जन से पहले ही कर लेनी चाहिए। इसके अलावा, सर्जरी के दिन, मरीज को हल्का नाश्ता और दोपहर का भोजन करने के बाद साफ़ तरल आहार लेने का निर्देश दिया जा सकता है।
- सर्जरी से पहले रात में सर्जन आपको उपवास करने के लिए कह सकता है। यदि नहीं, तो एनीमा (मलाशय में तरल पदार्थ इंजेक्ट करके आंत्र सामग्री को बाहर निकालना) का उपयोग किया जा सकता है।
सर्जरी के दौरान
- सर्जरी से कम से कम 2 घंटे पहले अस्पताल पहुंचना फायदेमंद होता है क्योंकि मरीज को अस्पताल का गाउन पहनने के लिए कहा जाएगा और बिस्तर पर लेटने के बाद, महत्वपूर्ण अंगों की जांच की जाएगी। सर्जन या किसी अन्य स्वास्थ्य सेवा कर्मी से मरीज को पूरी प्रक्रिया समझाने की उम्मीद की जा सकती है, जिसके बाद मरीज को एक सूचित सहमति फॉर्म पर हस्ताक्षर करना होता है।
- सर्जरी से पहले मरीज़ के सर्जिकल क्षेत्र को साफ़ किया जाना चाहिए, क्योंकि यह सर्जन की दृष्टि में बाधा बन सकता है और उसे बाधित कर सकता है। इसके अलावा, यह चीरे वाली जगह पर संक्रमण की संभावना को कम करने में भी मदद करता है।
- मरीज़ कोई भी आरामदायक और ढीले कपड़े पहन सकता है, लेकिन घड़ी, आभूषण आदि जैसे कीमती सामान उतारने होंगे।
- एक IV लाइन (अंतःशिरा लाइन) लगाई जाएगी, जिसके माध्यम से संक्रमण को रोकने के लिए तरल पदार्थ और प्रीऑपरेटिव एंटीबायोटिक्स दिए जाएंगे। एक शामक दवा निर्धारित की जा सकती है, जो ऑपरेटिंग रूम में जाते समय रोगियों की नसों को शांत करने में मदद कर सकती है।
- मरीज बेहोश हो जाता है, जिसके बाद सर्जरी शुरू होती है। इसके अलावा, मरीज की पैथोलॉजी के आधार पर, सर्जन निम्नलिखित में से कोई भी काम करने के लिए अलग-अलग तरह के हिस्टेरेक्टॉमी उपकरणों का इस्तेमाल कर सकता है:
- खुला या उदरीय हिस्टेरेक्टॉमी
- लेप्रोस्कोपिक हिस्टेरेक्टॉमी
- रोबोटिक हिस्टेरेक्टॉमी
- योनि हिस्टेरेक्टोमी
हिस्टेरेक्टॉमी सर्जरी के बाद (शल्य चिकित्सा के बाद रिकवरी)
सर्जरी के आधार पर, रोगी को कुछ दिनों के लिए अस्पताल में भर्ती कराया जा सकता है या पहले भी भेजा जा सकता है। हिस्टेरेक्टॉमी के अगले दिन रोगी को खड़े होने और थोड़ी देर टहलने के लिए प्रोत्साहित किया जा सकता है।
- पेट की हिस्टेरेक्टोमी के मामले में, उसे कुछ दिनों के भीतर अस्पताल छोड़ने में सक्षम होना चाहिए
- योनि हिस्टेरेक्टोमी के मामले में, 48 से 72 घंटों के बाद रोगी को घर भेजा जा सकता है
कीहोल सर्जिकल प्रक्रिया के तीन से चार दिन बाद मरीज घर वापस आ सकता है, लेकिन आराम करना ज़रूरी है। मरीज को घर पर ठीक होने के दौरान लगभग छह सप्ताह तक आराम करने और भारी वस्तुओं को हिलाने से परहेज करने के लिए प्रोत्साहित किया जाता है, जिसके बाद मरीज कार चलाने या तैरने में सक्षम हो सकता है।
पांचवें या छठे सप्ताह तक, उसे सामान्य महसूस होना चाहिए। ऑपरेशन के बाद की जांच के बाद, या अस्पताल से छुट्टी मिलने के छह से आठ सप्ताह बाद, रोगी काम पर वापस आ सकता है। सर्जरी के बाद दूसरे महीने में, अप्रत्याशित थकान का अनुभव होना आम बात है, लेकिन यह जल्दी ही ठीक हो जाता है। आमतौर पर, हिस्टेरेक्टॉमी के बाद वजन बढ़ने का कोई औचित्य नहीं होता है।
पेट के निशान के आसपास सुन्नपन होना आम बात है। कभी-कभी, कुछ हफ़्तों के बाद, यह एहसास वापस आ जाता है, लेकिन कुछ महिलाओं में, यह क्षेत्र बहुत लंबे समय तक सुन्न रहता है।
सर्जरी के बाद छठे सप्ताह तक, हल्की यौन गतिविधि संभव हो सकती है और गर्भवती होने की चिंता और अप्रिय लक्षण दूर होने पर रोगियों के मूड में महत्वपूर्ण सुधार देखा जा सकता है।
- दूसरी ओर, इसके विपरीत परिणाम भी होने की उम्मीद की जा सकती है। कुछ मरीज़ों का मानना है कि सेक्स का उद्देश्य धूमिल हो गया है, जिससे मनोवैज्ञानिक कामेच्छा में कमी आ सकती है। कई बार, सर्जरी के कई महीनों बाद भी ऐसे विचार मौजूद रह सकते हैं।
- फिर भी, इन रोगियों को मनो-यौन परामर्श द्वारा मदद की जा सकती है, जो उन्हें उनकी पूर्व स्थिति में वापस ला सकता है, या पहले से भी बेहतर स्थिति में ला सकता है।
यह समझना होगा कि अंडाशय रजोनिवृत्ति के बाद भी एण्ड्रोजन का उत्पादन जारी रखते हैं, और यह हार्मोन महिलाओं की कामेच्छा को स्वस्थ बनाए रखने के लिए महत्वपूर्ण है।
किसी भी उम्र की महिला को इस यौन उत्तेजक से वंचित किया जाता है यदि गर्भाशय को हटाने के लिए अंडाशय को हटा दिया जाता है। हालांकि, कुछ महिलाओं ने बताया कि ऑपरेशन के बाद टेस्टोस्टेरोन थेरेपी शुरू करने के बाद उनकी सेक्स ड्राइव सामान्य हो जाती है।
हिस्टेरेक्टॉमी सर्जरी की जटिलताएं
अल्पकालिक और दीर्घकालिक दोनों तरह की जटिलताओं की संभावना बहुत कम है। शल्य चिकित्सा और शल्य चिकित्सा के बाद की जटिलताओं में संक्रमण, रक्तस्राव (आंतरिक रक्तस्राव), योनि वॉल्ट प्रोलैप्स (गर्भाशय प्रोलैप्स तब होता है जब पेल्विक फ्लोर की मांसपेशियां और स्नायुबंधन खिंच जाते हैं और कमजोर हो जाते हैं, जिससे वे गर्भाशय को पर्याप्त सहारा नहीं दे पाते हैं, जिसके परिणामस्वरूप योनि नलिका से बाहर निकल आते हैं या बाहर निकल आते हैं) और मूत्रवाहिनी, आंत्र या मूत्राशय में चोट लगना शामिल है।
संक्रमण: ऑपरेशन के बाद होने वाली छोटी-मोटी जटिलताएँ आमतौर पर ऑपरेशन के बाद होने वाले बुखार और संक्रमण के कारण होती हैं। पेट से हिस्टेरेक्टॉमी करवाने वाले मरीजों में संक्रमण होने की संभावना योनि से हिस्टेरेक्टॉमी करवाने वाले मरीजों की तुलना में ज़्यादा होती है, योनि से हिस्टेरेक्टॉमी करवाने वाले मरीजों में संक्रमण की दर 6-25% होती है।
रक्तस्राव: हिस्टेरेक्टॉमी के बाद सबसे खतरनाक प्रभावों में से एक रक्तस्राव (आंतरिक रक्त की हानि) है। सभी हिस्टेरेक्टॉमी में से लगभग 1-3% में अत्यधिक रक्तस्राव के कारण जटिलताएं होती हैं।
योनि वॉल्ट प्रोलैप्स: योनि गुहा (योनि का ऊपरी हिस्सा) का योनि नलिका में ढीला होकर गिरना, जब गर्भाशय योनि को सहारा देना बंद कर देता है, तो योनि की छत ढीली पड़ सकती है या योनि नलिका में गिर भी सकती है, जिससे योनि का आगे को बढ़ाव हो सकता है। इस स्थिति में आमतौर पर कब्ज और मूत्र असंयम की समस्या होती है।
मूत्रवाहिनी की चोट: हाल के दिनों में लेप्रोस्कोपिक रूप से सहायता प्राप्त हिस्टेरेक्टोमी की घटनाओं में वृद्धि हुई है, इसलिए मूत्रवाहिनी को नुकसान भी हुआ है। लेप्रोस्कोपिक रूप से सहायता प्राप्त ऑपरेशनों में, यह जटिलता पेट के हिस्टेरेक्टोमी के 0.7-1.7% और योनि हिस्टेरेक्टोमी के 0.1% मामलों में होती है।
आंत्र चोट: आंतों की चोट लैप्रोस्कोपिक-सहायता प्राप्त उदर हिस्टेरेक्टोमी से जुड़ी एक महत्वपूर्ण जटिलता है, लेकिन योनि हिस्टेरेक्टोमी में यह असामान्य है। सर्जन मलाशय, आरोही बृहदान्त्र और अवरोही बृहदान्त्र के क्षेत्रों से निपटते समय अतिरिक्त सावधानी बरतता है क्योंकि ये उदर और योनि प्रक्रियाओं के दौरान क्षति के लिए संवेदनशील होते हैं।
मूत्राशय की चोट: सभी हिस्टेरेक्टोमी में से लगभग 0.5-2% में मूत्राशय की चोट का जोखिम होता है। सर्जन अतिरिक्त सावधानी बरतते हैं क्योंकि मूत्राशय की ये चोटें निचले गर्भाशय खंड, गर्भाशय ग्रीवा और ऊपरी योनि से मूत्राशय को अलग करने के दौरान होती हैं।
थ्रोम्बोम्बोलिक रोग (रक्त का थक्का जो परिसंचरण में किसी अन्य स्थान से निकलकर रक्त वाहिका अवरोध का कारण बनता है): पेट की हिस्टेरेक्टॉमी से गुजरने वाले कम जोखिम वाले रोगियों में शिरापरक थ्रोम्बोम्बोलिज़्म की 0.2% संभावना होती है, जबकि उच्च जोखिम वाले रोगियों में 2.4% जोखिम होता है। यह हर उस रोगी के लिए एक सामान्य जोखिम है जिसने किसी भी प्रकार की सर्जरी करवाई है, हिस्टेरेक्टॉमी की तो बात ही छोड़िए। सर्जरी के बाद जल्दी चलना और ग्रेजुएटेड कम्प्रेशन स्टॉकिंग्स का उपयोग पेरिऑपरेटिव अवधि के दौरान डीप वेनस थ्रोम्बोसिस और पल्मोनरी एम्बोलिज्म (फेफड़ों में फुफ्फुसीय धमनियों में से एक में रुकावट) के विकास के जोखिम को कम कर सकता है। प्रत्येक रोगी के जोखिम चर यह निर्धारित करेंगे कि किस प्रकार की रोकथाम की सलाह दी जाती है।
यौन क्रिया में हानि: शोध से पता चलता है कि हिस्टेरेक्टॉमी से गुज़रने वाली महिलाओं के लिए चिंता का सबसे प्रचलित स्रोत ऑपरेशन के बाद यौन रोग का डर है। यौन रोग के संभावित कारणों में योनि का छोटा होना, एस्ट्रोजन की कमी के कारण एट्रोफिक वैजिनाइटिस (योनि का सूखापन) (अंडाशय 40 वर्ष की आयु से पहले काम करना बंद कर देते हैं, जिसके परिणामस्वरूप एस्ट्रोजन या अंडे का अनियमित उत्पादन होता है), और योनि के संक्रमण (योनि में तंत्रिका अंत का पूरा संग्रह जो विभिन्न अन्य कार्यों के अलावा यौन संतुष्टि प्रदान करता है) में गड़बड़ी शामिल है।
शीघ्र रजोनिवृत्ति: हार्मोन संतुलन में परिवर्तन हिस्टेरेक्टॉमी के बाद देखी जाने वाली कई दीर्घकालिक जटिलताओं का कारण बनता है, जिसमें समय से पहले रजोनिवृत्ति भी शामिल है। जबकि कुछ चिकित्सा स्वास्थ्य देखभाल पेशेवर कैंसर को रोकने के लिए अंडाशय को हटाने की वकालत करते हैं, अन्य लोग "सामान्य अंडाशय" को बनाए रखने में विश्वास करते हैं ताकि हार्मोनल कार्य दीर्घकालिक हार्मोन थेरेपी की आवश्यकता के बिना जारी रह सकें, खासकर उन महिलाओं में जो अन्य चिकित्सा मतभेदों के कारण एस्ट्रोजन नहीं ले सकती हैं।
मनोवैज्ञानिक प्रभाव: प्रजनन क्षमता का खत्म होना, महिला की आत्म-छवि पर नकारात्मक प्रभाव, लंबे समय तक ठीक होने के कारण सामाजिक विघटन, और नुकसान से अपर्याप्त तरीके से निपटने का इतिहास, ये सभी हिस्टेरेक्टॉमी के बाद भावनात्मक संकट के बढ़ते जोखिम से जुड़े हैं। डिम्बग्रंथि विफलता का जल्दी पता लगाने, पेरिमेनोपॉज़ल महिलाओं और ओओफोरेक्टॉमी से गुज़रने वाली महिलाओं में हार्मोन थेरेपी की तत्काल शुरुआत और नियमित फॉलो-अप से हिस्टेरेक्टॉमी के मनोवैज्ञानिक परिणामों में सुधार हो सकता है।
मायोमेक्टोमी बनाम हिस्टेरेक्टॉमी | हिस्टेरेक्टॉमी और मायोमेक्टोमी के बीच अंतर
जबकि मायोमेक्टोमी और हिस्टेरेक्टॉमी स्त्री रोग क्षेत्र में कुछ सामान्य प्रक्रियाएं हैं और उनके बीच उनके संकेत, जटिलताओं की प्रवृत्ति, सर्जरी के बाद जीवन की गुणवत्ता आदि के अनुसार विभिन्न अंतर हैं। उनमें से कुछ नीचे सूचीबद्ध हैं:
| अंक | मायोमेक्टोमी | गर्भाशय |
|---|---|---|
| संकेत | मायोमेक्टोमी सर्जरी तब की जाती है जब रोगियों में स्त्री रोग संबंधी स्थितियां होती हैं जैसे गर्भाशय फाइब्रॉएड, मेनोमेट्रोरेजिया (जब मासिक धर्म चक्र के बाहर या अत्यधिक भारी और/या लंबे समय तक रक्तस्राव होता है) और एनीमिया, पैल्विक दर्द और दबाव, घातक (कैंसर) की संभावना के साथ फाइब्रॉएड का बढ़ना, मूत्रवाहिनी में रुकावट, 12 सप्ताह से अधिक का गर्भकालीन आकार और एडनेक्सा (गर्भाशय के आसपास के स्त्री रोग संबंधी अंग, - अंडाशय, फैलोपियन ट्यूब और पड़ोसी संयोजी ऊतक) का मूल्यांकन करने में असमर्थता। | हिस्टेरेक्टॉमी सर्जरी तब की जाती है जब रोगियों में स्त्री रोग संबंधी स्थितियां होती हैं जैसे गर्भाशय फाइब्रॉएड, गर्भाशय कैंसर, एंडोमेट्रियोसिस (गर्भाशय की परत में ऊतक, या एंडोमेट्रियम, गर्भाशय के बाहर बढ़ता है), गर्भाशय आगे को बढ़ाव, एडेनोमायसिस (गर्भाशय की परत (एंडोमेट्रियम) का गर्भाशय की मांसपेशी दीवार (मायोमेट्रियम) के माध्यम से बाहर निकलना, और श्रोणि सूजन की बीमारी। |
| प्रक्रिया | इसमें केवल फाइब्रॉएड को हटाया जाता है तथा गर्भाशय को बरकरार रखा जाता है। | हिस्टेरेक्टोमी के 5 प्रकार हैं और हिस्टेरेक्टोमी के प्रकार के आधार पर केवल गर्भाशय या उसके उपरी भाग को ही हटाया जा सकता है। |
| फाइब्रॉएड की पुनरावृत्ति | पुनरावृत्ति की गुंजाइश है. | गर्भाशय फाइब्रॉएड के लिए स्थायी समाधान। |
| सामान्य रोगी प्रकार | आमतौर पर, प्रसव न होने वाले रोगी और वे लोग जो गर्भाशय को संरक्षित रखना चाहते हैं। | आमतौर पर, बच्चों वाले और रजोनिवृत्ति के करीब पहुंच चुकी महिलाएं आदर्श प्रकार की होती हैं। |
| जटिलताओं | मायोमेक्टोमी सर्जरी में बहुत कम जटिलताएं होती हैं, जैसे कि सर्जिकल घाव का संक्रमण (रक्तस्राव, संक्रमण, आंतरिक क्षति और थ्रोम्बोम्बोलिज़्म), ऑपरेशन के दौरान रक्त की हानि गर्भाशय फाइब्रॉएड के आकार और स्थान पर निर्भर करती है, ऑपरेशन के दौरान आंतरिक चोटों की संख्या बहुत कम या लगभग शून्य होती है और ऑपरेशन के बाद पहले 48 घंटों में बुखार की असामान्य रूप से उच्च घटना होती है। | हिस्टेरेक्टॉमी सर्जरी में कुछ जटिलताएं दर्ज की गई हैं, जैसे कि सर्जिकल घाव संक्रमण (आंत, मूत्राशय, मूत्रवाहिनी या प्रमुख रक्त वाहिका में चोट), अत्यधिक रक्तस्राव, कई अंतर-ऑपरेटिव आंतरिक चोटें, मूत्र पथ संक्रमण, तंत्रिका क्षति, पोस्टऑपरेटिव थ्रोम्बोम्बोलिज्म, एटेलेक्टासिस (फेफड़ों का आंशिक पतन या अपूर्ण सूजन), रजोनिवृत्ति की प्रारंभिक शुरुआत और डिम्बग्रंथि समारोह की हानि। |
| रजोनिवृत्ति पर प्रभाव | आमतौर पर मायोमेक्टोमी से रजोनिवृत्ति पर कोई प्रभाव नहीं पड़ता, क्योंकि महिला हार्मोन को नियंत्रित करने वाले अंडाशय को बरकरार रखा जाता है। | हिस्टेरेक्टॉमी के प्रकार के आधार पर, एक या दोनों अंडाशयों का प्रतिधारण या निष्कासन देखा जा सकता है जिसके कारण सर्जरी के लगभग 5 साल बाद रजोनिवृत्ति देखी जा सकती है। इस प्रकार के रजोनिवृत्ति को सर्जिकल रजोनिवृत्ति भी कहा जाता है। |
प्रकार और तरीकों के अनुसार कुल हिस्टेरेक्टॉमी की लागत का पता लगाएं
भारत में लैप्रोस्कोपिक हिस्टेरेक्टॉमी की लागत कितनी है?
भारत में लेप्रोस्कोपिक हिस्टेरेक्टॉमी की औसत लागत लगभग 1,12,000 रुपये (केवल एक लाख बारह हजार) है। हालाँकि, भारत में लेप्रोस्कोपिक हिस्टेरेक्टॉमी सर्जरी की लागत अलग-अलग शहरों में अलग-अलग अस्पतालों के आधार पर अलग-अलग हो सकती है।
हैदराबाद में लेप्रोस्कोपिक हिस्टेरेक्टॉमी की लागत 90,000 रुपये से लेकर 1,20,000 रुपये (नब्बे हजार से एक लाख बीस हजार) तक होती है। हालांकि, लेप्रोस्कोपिक हिस्टेरेक्टॉमी सर्जरी की लागत कई कारकों पर निर्भर करती है जैसे कि सर्जरी का प्रकार, अस्पताल में रहने के लिए कमरे का चयन और कॉर्पोरेट, केंद्र सरकार स्वास्थ्य योजना (CGHS), ESI, तेलंगाना राज्य सरकार द्वारा कर्मचारी और पत्रकार स्वास्थ्य योजना, EHS या कैशलेस सुविधा के लिए बीमा स्वीकृति।
भारत में रोबोटिक हिस्टेरेक्टॉमी की लागत कितनी है?
भारत में रोबोटिक हिस्टेरेक्टॉमी की औसत लागत लगभग 2,65,000 रुपये (केवल दो लाख पैंसठ हजार रुपये) है। हालांकि, भारत में रोबोटिक हिस्टेरेक्टॉमी सर्जरी की लागत अलग-अलग शहरों में अलग-अलग अस्पतालों के आधार पर अलग-अलग हो सकती है।
हैदराबाद में रोबोटिक हिस्टेरेक्टॉमी की लागत 2,45,000 रुपये से लेकर 3,25,000 रुपये (दो लाख पैंतालीस हजार से तीन लाख पच्चीस हजार) तक होती है। हालांकि, रोबोटिक हिस्टेरेक्टॉमी सर्जरी की लागत कई कारकों पर निर्भर करती है जैसे कि मरीज की उम्र और स्वास्थ्य की स्थिति, अस्पताल में रहने के लिए कमरे का चयन, केंद्र सरकार स्वास्थ्य योजना (CGHS), ESI, EHF - तेलंगाना राज्य सरकार, EHS - कर्मचारी स्वास्थ्य योजना या बीमा, कैशलेस सुविधा के लिए कॉर्पोरेट स्वीकृति।
भारत में कट्टरपंथी हिस्टेरेक्टोमी की लागत कितनी है?
भारत में रेडिकल हिस्टेरेक्टॉमी की औसत लागत लगभग 2,25,000 रुपये (केवल दो लाख पैंसठ हजार रुपये) है। हालांकि, भारत में रोबोटिक हिस्टेरेक्टॉमी सर्जरी की लागत अलग-अलग शहरों में अलग-अलग अस्पतालों के आधार पर अलग-अलग हो सकती है।
हैदराबाद में कट्टरपंथी हिस्टेरेक्टॉमी की लागत 2,15,000 रुपये से लेकर 2,55,000 रुपये (दो लाख पंद्रह लाख एक हजार से दो लाख पचपन हजार) तक होती है। हालांकि, रोबोटिक हिस्टेरेक्टॉमी सर्जरी की लागत कई कारकों पर निर्भर करती है जैसे कि रोगी की आयु और स्वास्थ्य की स्थिति, कैंसर का चरण, अस्पताल में रहने के लिए कमरे का चयन, केंद्र सरकार स्वास्थ्य योजना (CGHS), ESI, EHF - तेलंगाना राज्य सरकार, EHS - कर्मचारी स्वास्थ्य योजना या बीमा, कैशलेस सुविधा के लिए कॉर्पोरेट स्वीकृति।
भारत में उदरीय हिस्टेरेक्टॉमी की लागत कितनी है?
भारत में पेट की हिस्टेरेक्टॉमी की औसत लागत लगभग 65,000 रुपये (केवल पैंसठ हजार) है। हालांकि, भारत में पेट की हिस्टेरेक्टॉमी सर्जरी की लागत अलग-अलग शहरों में अलग-अलग अस्पतालों के आधार पर अलग-अलग हो सकती है।
हैदराबाद में पेट की हिस्टेरेक्टॉमी की लागत 55,000 रुपये से लेकर 85,000 रुपये (पचास हज़ार से अस्सी-पांच हज़ार) तक होती है। हालाँकि, पेट की हिस्टेरेक्टॉमी सर्जरी की लागत कई कारकों पर निर्भर करती है जैसे कि मरीज़ की उम्र और स्वास्थ्य की स्थिति, अस्पताल में रहने के लिए कमरे का चयन, केंद्र सरकार स्वास्थ्य योजना (CGHS), ESI, EHF - तेलंगाना राज्य सरकार, EHS - कर्मचारी स्वास्थ्य योजना या बीमा, कैशलेस सुविधा के लिए कॉर्पोरेट स्वीकृति।
भारत में योनि हिस्टेरेक्टॉमी की लागत कितनी है?
भारत में योनि हिस्टेरेक्टॉमी की औसत लागत लगभग 72,000 रुपये (केवल बहत्तर हजार रुपये) है। हालाँकि, भारत में योनि हिस्टेरेक्टॉमी सर्जरी की लागत अलग-अलग शहरों में अलग-अलग अस्पतालों के आधार पर अलग-अलग हो सकती है। जबकि भारत में लेप्रोस्कोपिक असिस्टेड योनि हिस्टेरेक्टॉमी की औसत लागत लगभग 1,18,000 रुपये (केवल एक लाख अठारह हजार रुपये) है।
हैदराबाद में योनि हिस्टेरेक्टॉमी की लागत 65,000 रुपये से लेकर 92,000 रुपये (पैंसठ हजार से बानबे हजार) तक होती है, जबकि हैदराबाद में एलएवीएच - लेप्रोस्कोपिक सहायता प्राप्त योनि हिस्टेरेक्टॉमी की लागत 98,000 रुपये से लेकर 1,20,000 रुपये (अट्ठानबे हजार से एक लाख बाईस हजार) तक होती है।
हालांकि, योनि हिस्टेरेक्टॉमी सर्जरी और एलएवीएच की लागत कई कारकों पर निर्भर करती है जैसे कि मरीज की आयु और स्वास्थ्य की स्थिति, अस्पताल में रहने के लिए कमरे का चयन, केंद्रीय सरकार स्वास्थ्य योजना (सीजीएचएस), ईएसआई, ईएचएफ - तेलंगाना राज्य सरकार, ईएचएस - कर्मचारी स्वास्थ्य योजना या बीमा, कैशलेस सुविधा के लिए कॉर्पोरेट अनुमोदन।
भारत में द्विपक्षीय सैल्पिंगो-ओओफोरेक्टॉमी के साथ कुल हिस्टेरेक्टॉमी की लागत कितनी है?
भारत में द्विपक्षीय सैल्पिंगो ओओफोरेक्टॉमी के साथ कुल हिस्टेरेक्टॉमी की औसत लागत लगभग 1,28,000 रुपये (केवल एक लाख अट्ठाईस हजार रुपये) है। हालांकि, भारत में कुल हिस्टेरेक्टॉमी और ओओफोरेक्टॉमी सर्जरी की लागत अलग-अलग शहरों में अलग-अलग अस्पतालों के आधार पर अलग-अलग हो सकती है।
हैदराबाद में द्विपक्षीय सैल्पिंगो ऊफोरेक्टॉमी के साथ कुल हिस्टेरेक्टॉमी की लागत 1,18,000 रुपये से लेकर 1,35,000 रुपये (एक लाख अठारह हजार से एक लाख पैंतीस हजार) तक होती है। हालांकि, कुल हिस्टेरेक्टॉमी और ऊफोरेक्टॉमी सर्जरी की लागत कई कारकों पर निर्भर करती है जैसे कि मरीज की उम्र और स्वास्थ्य की स्थिति, अस्पताल में रहने के लिए कमरे का चयन, रहने की अवधि, सीजीएचएस, ईएसआई, ईएचएफ, ईएचएस - कर्मचारी स्वास्थ्य योजना या बीमा, कैशलेस सुविधा के लिए कॉर्पोरेट स्वीकृति।
भारत में सुप्रासर्विकल हिस्टेरेक्टॉमी की लागत कितनी है?
भारत में सुप्रासर्विकल हिस्टेरेक्टॉमी की औसत लागत लगभग 1,15,000 रुपये (केवल एक लाख पंद्रह हजार) है। हालाँकि, भारत में सुप्रासर्विकल या आंशिक हिस्टेरेक्टॉमी सर्जरी की लागत अलग-अलग शहरों में अलग-अलग अस्पतालों के आधार पर अलग-अलग हो सकती है।
हैदराबाद में सुप्रासर्विकल हिस्टेरेक्टॉमी की लागत 1,10,000 रुपये से लेकर 1,65,000 रुपये (एक लाख दस हजार से एक लाख पैंसठ हजार) तक होती है। हालांकि, आंशिक हिस्टेरेक्टॉमी या सुप्रासर्विकल हिस्टेरेक्टॉमी सर्जरी की लागत कई कारकों पर निर्भर करती है जैसे कि मरीज की उम्र और स्वास्थ्य की स्थिति, अस्पताल में रहने के लिए कमरे का चयन, केंद्रीय सरकार स्वास्थ्य योजना (CGHS), ESI, EHF - तेलंगाना राज्य सरकार, EHS - कर्मचारी स्वास्थ्य योजना या बीमा, कैशलेस सुविधा के लिए कॉर्पोरेट स्वीकृति।
अक्सर पूछे जाने वाले प्रश्नों: