हैदराबाद में अग्नाशयशोथ के उपचार के लिए सर्वश्रेष्ठ अस्पताल, तीव्र और जीर्ण
भारत में सर्वश्रेष्ठ अग्न्याशय विशेषज्ञ डॉक्टरों की हमारी टीम तीव्र अग्नाशयशोथ, पुरानी अग्नाशयशोथ, वंशानुगत अग्नाशयशोथ और इसकी जटिलताओं के इलाज में विशेषज्ञ हैं जैसे-
- पाचन एंजाइमों की कमी के कारण कुपोषण
- अग्न्याशय संक्रमण
- गुर्दे की समस्या / विफलता
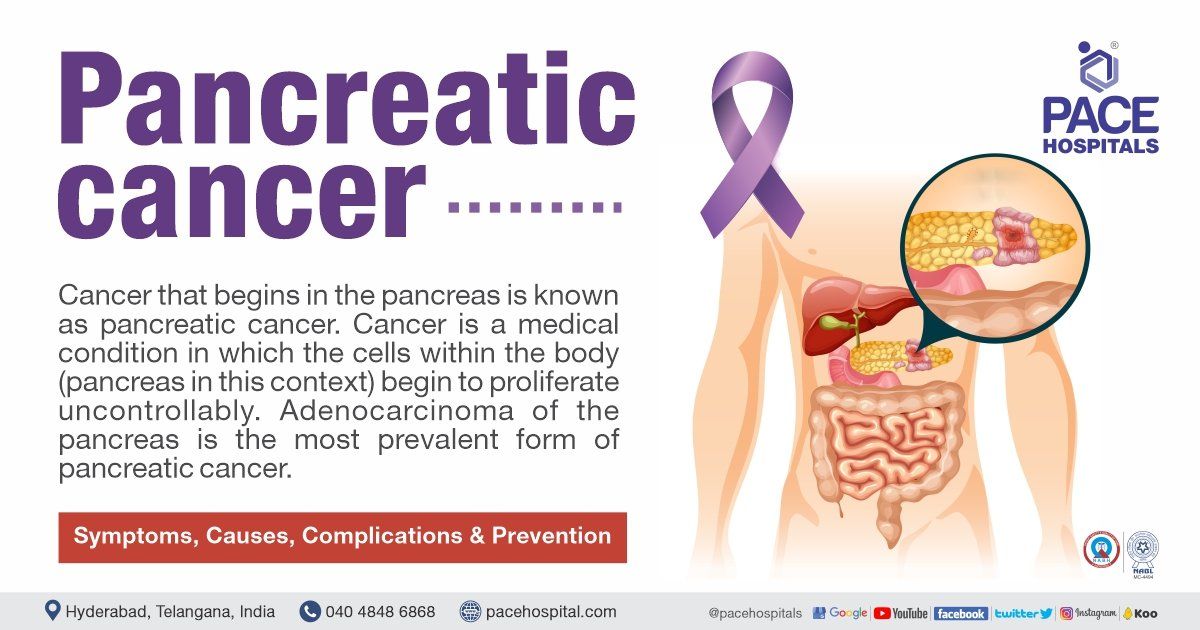
- अग्न्याशय का कैंसर
- नेक्रोटाइज़िंग पैन्क्रियाटाइटिस
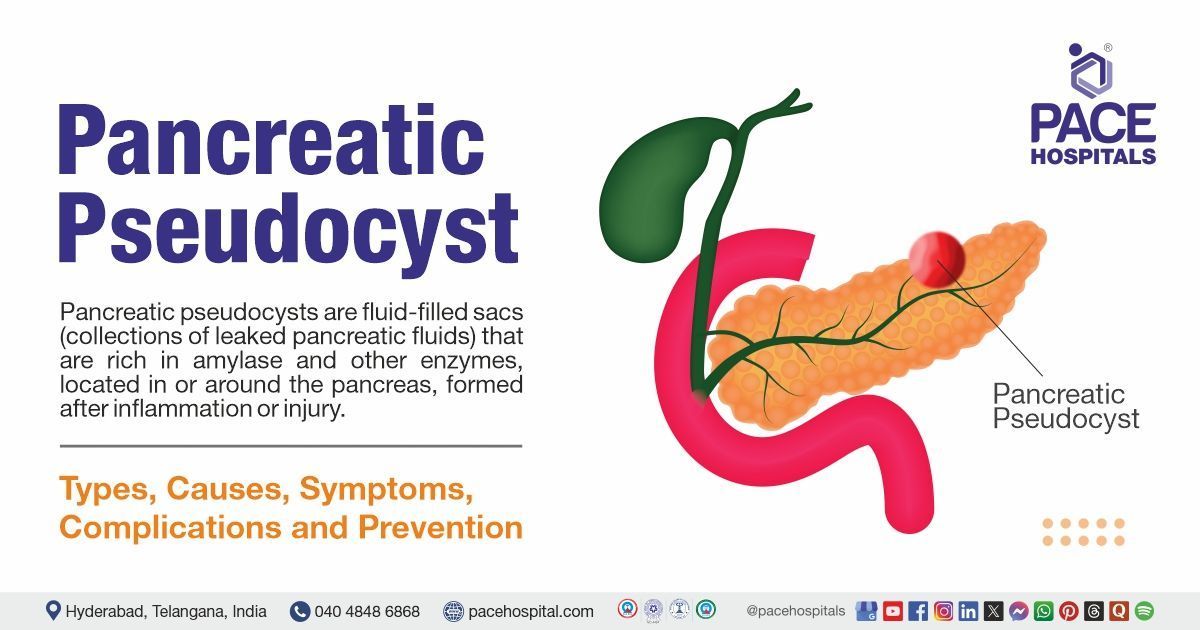
- अग्नाशयी स्यूडोसिस्ट
- फेफड़ों की समस्या जैसे सांस लेने में कठिनाई
पेस हॉस्पिटल्स, हाईटेक सिटी या मदीनागुडा, हैदराबाद में अपॉइंटमेंट के लिए अनुरोध करें
अग्नाशयशोथ नियुक्ति पूछताछ
हमसे संपर्क करने के लिए धन्यवाद। हम जल्द से जल्द आपसे संपर्क करेंगे
सम्मान
पेस हॉस्पिटल्स
टी: 04048486868
व्हाट्सएप्प: 7842171717
ओह, आपका संदेश भेजने में कोई त्रुटि हुई।
कृपया बाद में पुन: प्रयास करें
सम्मान
पेस हॉस्पिटल्स
टी: 04048486868
व्हाट्सएप्प: 7842171717
हम हैदराबाद में उन्नत अग्नाशयशोथ और अग्नाशय कैंसर उपचार अस्पताल में से एक हैं, जो भारत में सर्वश्रेष्ठ अग्नाशय रोग विशेषज्ञ, अग्न्याशय विशेषज्ञ डॉक्टरों, अंतरराष्ट्रीय स्तर पर प्रसिद्ध चिकित्सा और शल्य चिकित्सा गैस्ट्रोएंटेरोलॉजिस्ट, प्रत्यारोपण सर्जन और पैरामेडिकल स्टाफ, मनोवैज्ञानिक और फिजियोथेरेपिस्ट की टीम के साथ समर्थित है।
हम "विश्व की पहली यूनिवर्सल सर्जिकल रोबोटिक प्रणाली", अत्याधुनिक सुविधा और नवीनतम प्रौद्योगिकी से लैस हैं, जो तीव्र अग्नाशयशोथ, जीर्ण अग्नाशयशोथ, वंशानुगत अग्नाशयशोथ, अग्नाशय कैंसर और इसकी जटिलताओं के लिए व्यापक उपचार प्रदान करते हैं।

हमारा अग्नाशय विज्ञान विभाग उच्च स्तरीय नैदानिक एंडोस्कोपी और कोलोनोस्कोपी उपकरण, एंडोस्कोपिक अल्ट्रासाउंड, एंडोस्कोपिक रेट्रोग्रेड कोलेंजियोपैन्क्रिएटोग्राफी (ईआरसीपी), कैप्सूल एंडोस्कोपी, बैलून-सहायता प्राप्त एंटरोस्कोपी, 24 घंटे एसोफैजियल पीएच मेट्री, नवीनतम इमेजिंग और रेडियोलॉजी सेवाओं से सुसज्जित है, जो अग्नाशयशोथ और इसके गंभीर घातक रोगों जैसे अग्नाशय संक्रमण, अग्नाशय कैंसर, नेक्रोटाइजिंग अग्नाशयशोथ और अग्नाशय स्यूडोसिस्ट का निदान प्रदान करते हैं।
अग्न्याशय विशेषज्ञ डॉक्टरों की हमारी टीम ईयूएस-निर्देशित पित्ताशय की थैली जल निकासी, एंडोस्कोपिक रेट्रोग्रेड कोलांगियोपैन्क्रिएटोग्राफी (ईआरसीपी), स्यूडोसिस्ट जल निकासी के लिए स्फिंक्टेरोटॉमी, बैलून फैलाव, अग्नाशय या पित्त नली स्टेंट प्लेसमेंट, लैप्रोस्कोपिक कोलेसिस्टेक्टोमी, डिस्टल पैंक्रियाटेक्टोमी, पैंक्रियाटिकोडुओडेनेक्टोमी (व्हिपल प्रक्रिया), और संपूर्ण अग्नाशयउच्छेदन।
अग्नाशयशोथ के प्रकार क्या हैं?
अग्नाशयशोथ एक हल्की, अल्पकालिक स्थिति और स्व-सीमित हो सकती है, या गंभीर, जीवन-धमकाने वाली जटिलताओं का कारण बन सकती है जो कई वर्षों तक बनी रह सकती हैं। अग्नाशय से संबंधित विभिन्न प्रकार की स्थितियाँ हैं जिनमें तीव्र अग्नाशयशोथ, जीर्ण अग्नाशयशोथ, वंशानुगत अग्नाशयशोथ और अग्नाशय कैंसर शामिल हैं।
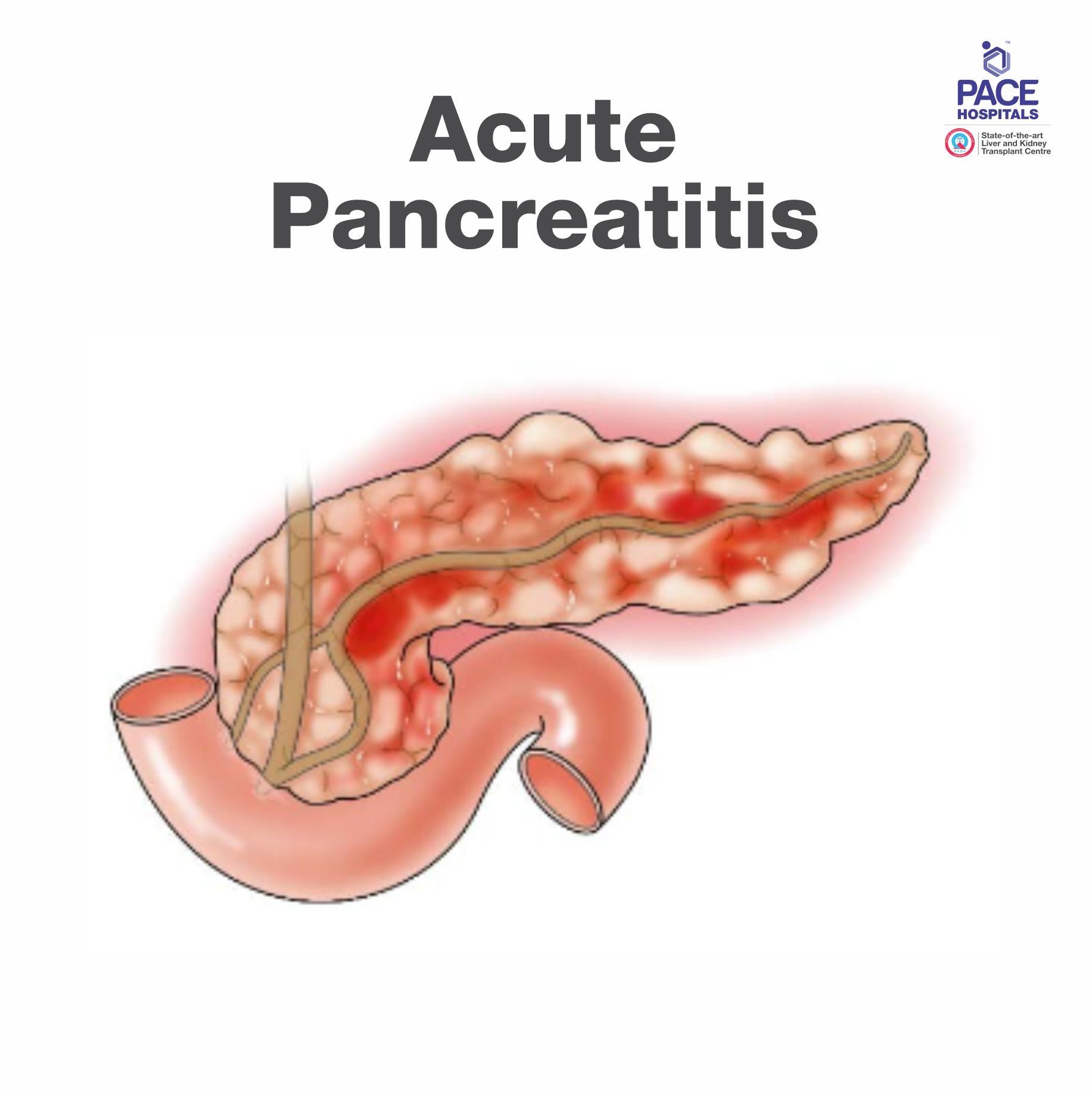
तीव्र अग्नाशयशोथ (Acute Pancreatitis) क्या है?
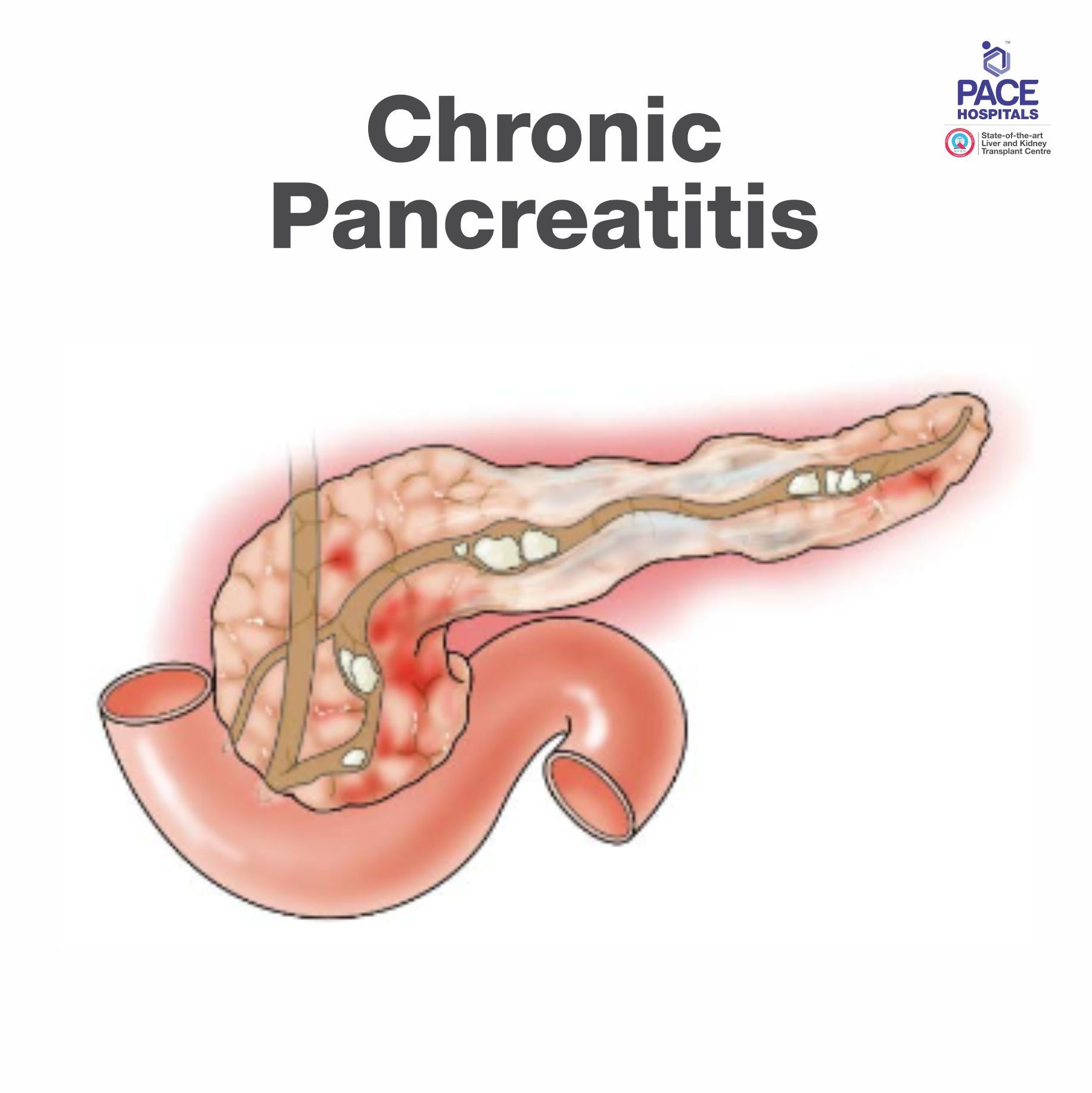
क्रोनिक पैन्क्रियाटाइटिस क्या है?
अग्नाशय कैंसर क्या है?
रोगी की गवाही: युवती को बार-बार पेट में दर्द होने का इतिहास था। जांच करने पर पता चला कि उसे क्रोनिक पैन्क्रियाटाइटिस के लक्षण थे, जिसमें अग्नाशयी नलिका का फैलाव और पैरेन्काइमल कैल्सीफिकेशन के साथ-साथ कई अग्नाशयी नलिकाओं में पथरी थी।
तीव्र अग्नाशयशोथ और जीर्ण अग्नाशयशोथ - अक्सर पूछे जाने वाले प्रश्न
अग्नाशयशोथ क्या है?
अग्न्याशय शरीर के पिछले हिस्से में स्थित एक वसायुक्त संरचना है, जो रीढ़ की हड्डी के ठीक सामने होती है। इसका मुख्य कार्य इंसुलिन का उत्पादन और वसायुक्त भोजन का पाचन है, अग्न्याशय की सूजन यानी अग्न्याशय की सूजन को अग्नाशयशोथ कहा जाता है। अग्नाशयशोथ के दो रूप हैं - तीव्र अग्नाशयशोथ और जीर्ण अग्नाशयशोथ। तीव्र अग्नाशयशोथ, अचानक होने वाली सूजन, आमतौर पर शराब पित्ताशय की पथरी, वायरल बुखार और दवाओं, और इस तरह की अन्य चीजों के कारण होती है। जिसमें पहले सामान्य अग्न्याशय, अचानक गंभीर रूप से सूजन हो जाता है और रोगी सांस लेने में कठिनाई के साथ गंभीर पेट दर्द के साथ आपातकालीन स्थिति में अस्पताल आता है, रक्तचाप कम हो जाता है जिससे अंग खराब हो जाते हैं।
एक और बीमारी है जिसे क्रॉनिक पैन्क्रियाटाइटिस कहते हैं, जिसमें समय के साथ पैन्क्रियास बहुत ज़्यादा जख्मी और सख्त हो जाता है, और मरीज़ को कई सालों तक दर्द की शिकायत रहती है। जाहिर है कि डायबिटीज़ और फैटी अपच के साथ-साथ चिकना मल के साथ यह स्थिति और भी खराब हो जाती है।
अग्नाशयी एंजाइम्स की भूमिका क्या है?
अग्न्याशय के मुख्य रूप से दो कार्य हैं, बहिःस्रावी और अंतःस्रावी। अंतःस्रावी का अर्थ है कि यह इंसुलिन और ग्लूकागन का उत्पादन करता है, जो मुख्य रूप से शर्करा नियंत्रण से संबंधित हैं। पाचन के संदर्भ में, अग्न्याशय ट्रिप्सिन, काइमोट्रिप्सिन, लाइपेस और एमाइलेज जैसे कई एंजाइम का उत्पादन करता है। प्रोटीन पाचन और कार्बोहाइड्रेट पाचन के लिए हमारे पास आंतों के स्राव, ग्रहणी स्राव और लार हैं; ये सभी प्रोटीन और कार्बोहाइड्रेट पाचन में मदद करते हैं।
लेकिन विशेष रूप से वसा के पाचन के लिए, अग्न्याशय एकमात्र अंग है जो लाइपेस का उत्पादन करता है। इसलिए वसायुक्त भोजन के पाचन के लिए अग्न्याशय बहुत महत्वपूर्ण है। अग्नाशय की कमी वाले रोगियों में वसा का अवशोषण ठीक से नहीं हो पाता है, जिससे बहुत सारी पोषण संबंधी समस्याएं होती हैं, वसा में घुलनशील विटामिन जैसे कि एडीईके की बहुत कमी होती है, और कैल्शियम का अवशोषण भी ठीक से नहीं हो पाता है जिससे ऑस्टियोपोरोसिस होता है और बाद में यह यकृत और हृदय की समस्याओं का कारण बन सकता है।
अग्नाशयशोथ का क्या कारण है?
अग्नाशयशोथ का कारण अग्नाशयशोथ के प्रकार पर निर्भर करता है जिसे हम देखते हैं। तो आपको तीव्र और जीर्ण अग्नाशयशोथ है। तीव्र अग्नाशयशोथ ज्यादातर पित्त पथरी और शराब के सेवन के कारण होता है। पित्त पथरी और शराब का सेवन मिलकर तीव्र अग्नाशयशोथ के 90% मामलों के लिए जिम्मेदार हैं। अन्य कारण कुछ दवाएं हैं जैसे स्टेरॉयड, एज़ैथियोप्रिन और बहुत सारी अन्य दवाएं अग्नाशयशोथ का कारण बन सकती हैं। कैल्शियम असामान्यताएं हाइपरकैल्सीमिया, विशेष रूप से हाइपरपेराथायरायडिज्म के बाद माध्यमिक, हाइपरट्राइग्लिसराइडिमिया बढ़ा हुआ कोलेस्ट्रॉल और ट्राइग्लिसराइड्स, अग्नाशय की कुछ जन्मजात विसंगतियाँ जैसे कि अग्न्याशय डिविसम, असामान्य अग्नाशयी संघ, डेंगू और चिकनगुनिया जैसे वायरल बुखार और अन्य वायरल बुखार, यहाँ तक कि COVID भी अग्नाशयशोथ का कारण बन सकता है। इसके अलावा, कुछ आनुवंशिक उत्परिवर्तन हैं जो आपको स्पिंक-1, PRSS-1 CFTR जीन उत्परिवर्तन जैसे अग्नाशयशोथ के लिए अधिक प्रवण बनाते हैं।
दूसरी ओर, क्रोनिक पैन्क्रियाटाइटिस का एक आम कारण शराब का सेवन है, और भारत में हमारे पास मौजूद अन्य कारणों को ट्रॉपिकल क्रोनिक पैन्क्रियाटाइटिस कहा जाता है। अब इसे इडियोपैथिक क्रोनिक पैन्क्रियाटाइटिस कहा जाता है। मूल रूप से, इसमें पुरुषों की तुलना में महिलाओं की अधिक भागीदारी होती है, सामान्य पैन्क्रियाटाइटिस के विपरीत, जो पुरुषों में अधिक होता है, और यह वास्तव में 20 वर्ष की आयु तक बहुत कम उम्र में होता है, पैन्क्रियाज में बड़े पत्थर बन जाते हैं जो मधुमेह और कैंसर के जोखिम के साथ बहुत शोषक हो जाते हैं। और हम इसके लिए सटीक कारण नहीं जानते हैं, लेकिन कुछ आनुवंशिक उत्परिवर्तन और बचपन में कुपोषण को इसमें शामिल माना जाता है। क्रोनिक पैन्क्रियाटाइटिस के अन्य कारण वंशानुगत क्रोनिक पैन्क्रियाटाइटिस और कभी-कभी आवर्तक तीव्र पैन्क्रियाटाइटिस हो सकते हैं। पहले से मौजूद एटियलजि के तीव्र पैन्क्रियाटाइटिस के कई हमले क्रोनिक पैन्क्रियाटाइटिस को जन्म दे सकते हैं।
अग्नाशयशोथ को ठीक होने में कितना समय लगता है और अग्नाशय का उपचार कितना समय लेता है?
अग्न्याशय से पीड़ित रोगी। ठीक होने में कितना समय लगता है, यह मूल रूप से इस बात पर निर्भर करता है कि यह तीव्र अग्नाशयशोथ है या जीर्ण अग्नाशयशोथ। तीव्र अग्नाशयशोथ में, रोगी कितने समय में ठीक होता है यह अग्नाशयशोथ की गंभीरता पर निर्भर करता है। हल्के और मध्यम अग्नाशयशोथ में आमतौर पर किसी भी अग्नाशय परिगलन की अनुपस्थिति में कुछ हफ़्तों (7 दिन से 14 दिन) के भीतर अग्नाशयशोथ ठीक हो जाता है और रोगी शांत हो जाता है।
दूसरी ओर, गंभीर अग्नाशयशोथ एक बहुत ही गंभीर बीमारी है जिसमें लगभग 20 से 30% मृत्यु दर है, इस मामले में 3 में से 1 (तीन में से एक) रोगी मर सकता है, और जो रोगी बच जाते हैं, उनका इलाज बहुत लंबा चलता है। एक प्रारंभिक सूजन वाला चरण होता है जिसमें रोगी को अग्नाशय की सूजन से संबंधित कई समस्याएं होती हैं जैसे कि सांस लेने में कठिनाई, किडनी फेल होना, या रक्तचाप कम होना, आईसीयू की आवश्यकता और चार सप्ताह या उसके बाद नेक्रोटिक अग्नाशय संक्रमित हो जाता है और उनमें सभी प्रकार की संक्रामक जटिलताएँ विकसित हो जाती हैं जैसे कि दीवार से बंद अग्नाशयी परिगलन, संक्रमित परिगलन, छद्म धमनीविस्फार और ऐसी ही अन्य जटिलताएँ। लंबे चरण में भले ही सर्जरी की गई हो, कई बार रोगियों को नेक्रोसेक्टॉमी से गुजरना पड़ता है, और उसके बाद उनमें फिस्टुला विकसित होता है, और फिस्टुला को ठीक होने में बहुत समय लगता है। पूरी प्रक्रिया के दौरान वे कुपोषित हो जाते हैं, जिससे ठीक होने में बहुत समय लगता है, इसलिए मूल रूप से। हल्के अग्नाशयशोथ से ठीक होने में लगभग 2 सप्ताह का समय लग सकता है, जबकि गंभीर अग्नाशयशोथ से ठीक होने में डेढ़ से दो महीने से लेकर छह महीने तक का समय लग सकता है, जो इस बात पर निर्भर करता है कि स्थिति कितनी गंभीर थी।
दूसरी ओर, क्रोनिक पैन्क्रियाटाइटिस, यह ठीक नहीं होता है। परिभाषा के अनुसार, तीव्र अग्नाशयशोथ, कम से कम विशेष रूप से हल्के अग्नाशयशोथ के लिए एक बार अग्नाशयशोथ खत्म होने के बाद, अग्नाशय अपनी सामान्य शारीरिक रचना में वापस आ जाता है, जबकि क्रोनिक अग्नाशयशोथ कभी ठीक नहीं होता है, क्योंकि हर हमले के साथ यह उत्तरोत्तर निशान और डरा हुआ होता जाता है जब अग्नाशय में खुद को ठीक करने की क्षमता नहीं होती है, इसलिए अग्नाशय स्थायी रूप से निशान बन जाता है और अग्नाशय में कोई उपचार नहीं होता है। क्रोनिक अग्नाशयशोथ में जैसे-जैसे हमले बढ़ते हैं, अग्नाशय भी उत्तरोत्तर सिकुड़ता जाता है, कठोर, तंतुमय होता जाता है, और अग्नाशय का कार्य भी उत्तरोत्तर बिगड़ता रहता है।
क्या अग्नाशयशोथ ठीक हो सकता है?
बेशक, अग्नाशयशोथ ठीक हो सकता है। पहला तरीका यह होगा कि अगर रोगी शराब पी रहा है या रोगी को पित्ताशय की पथरी है या उसके पास उच्च कैल्शियम या उच्च ट्राइग्लिसराइड्स हैं जो अग्नाशयशोथ का कारण बनते हैं, तो उत्तेजक कारक को हटा दिया जाना चाहिए और इससे अग्नाशय ठीक हो जाता है जैसे पित्ताशय की पथरी होती है, उन्हें सर्जरी द्वारा हटा दिया जाना चाहिए। शराब का सेवन बंद कर देना चाहिए और अगर यह पैराथाइरॉइड हार्मोन के कारण है तो कैल्शियम बढ़ा देना चाहिए। इसे सर्जरी से भी ठीक किया जा सकता है, शराब बंद करके, आहार को समायोजित करके और कुछ दवाइयों से कम कोलेस्ट्रॉल और ट्राइग्लिसराइड के स्तर को ठीक किया जाना चाहिए। इसी तरह, आवर्ती तीव्र अग्नाशयशोथ वाले रोगियों में हम कुछ दवाओं का उपयोग करते हैं जिनकी भूमिका अग्नाशयी एंजाइम सप्लीमेंट्स और एंटीऑक्सीडेंट की बड़ी खुराक की तरह होती है जो अग्नाशयशोथ के हमलों को कम करने वाली होती हैं।
बेशक, जिन रोगियों को चिकित्सा उपचार के बावजूद अग्नाशयशोथ के लगातार हमले हो रहे हैं, उनके लिए हमारे पास एंडोस्कोपिक स्फिंक्टेरोटॉमी, एंडोस्कोपिक स्टेंटिंग, एंडोस्कोपिक स्टोन रिमूवल और एंडोस्कोपिक स्ट्रिकचर डायलेशन जैसे एंडोस्कोप एंडो थेरेपी के विकल्प हैं। जिन रोगियों पर इनसे भी कोई असर नहीं होता, उनमें अक्सर सर्जरी का विकल्प चुना जाता है, जिसकी सफलता दर बहुत अधिक होती है, लगभग 90 से 95%। तीव्र अग्नाशयशोथ के रोगियों में जब अग्नाशय नेक्रोस हो जाता है और संक्रमित हो जाता है, तो हम संक्रमण को दूर करने और रोगी को ठीक करने के लिए न्यूनतम इनवेसिव नेक्रोसेक्टॉमी, लैप्रोस्कोपिक नेक्रोसेक्टॉमी करते हैं। जबकि क्रोनिक अग्नाशयशोथ में जब अग्नाशय कई अवरोधों और बहुत सारे पत्थरों के साथ बहुत अधिक जख्मी हो जाता है, तो हम पैंक्रियाटिकोजेजुनोस्टॉमी जैसी सर्जरी कर सकते हैं जिसमें अग्नाशय में सभी ब्लॉक, सभी ब्लॉक नलिकाएं साफ की जाती हैं और सभी पत्थर साफ किए जाते हैं। इससे हम अग्नाशयशोथ के कारण होने वाले दर्द को हमेशा के लिए ठीक कर सकते हैं।
अग्नाशयशोथ को कैसे रोकें?
अग्नाशयशोथ को ज़्यादातर जीवनशैली विकल्पों से रोका जा सकता है। अग्नाशयशोथ के सभी कारणों को नहीं, लेकिन अग्नाशयशोथ के कुछ कारणों को जीवनशैली विकल्पों से रोका जा सकता है। जाहिर है, शराब का सेवन तीव्र और जीर्ण अग्नाशयशोथ दोनों का सबसे आम कारण है, इसलिए हमें शराब का सेवन पूरी तरह से बंद कर देना चाहिए। मोटापा अग्नाशयशोथ के लिए एक और जोखिम कारक है, अगर आप मोटे हैं तो अग्नाशयशोथ होने पर आपका अग्नाशय बहुत अधिक गंभीर और अधिक जानलेवा हो जाता है, इसलिए मोटापे को नियंत्रित किया जाना चाहिए।
गतिहीन जीवनशैली पित्त पथरी के निर्माण और मोटापे के जोखिम को बढ़ाती है। इसलिए एक सक्रिय जीवनशैली आपको अग्नाशयशोथ को रोकने में मदद करती है। स्टेरॉयड, एज़ैथियोप्रिन आदि जैसी कुछ दवाओं के अनावश्यक उपयोग से बचना चाहिए, और आपको इसे हमेशा चिकित्सक की देखरेख में लेना चाहिए। पित्त पथरी वाले रोगियों को अगर लक्षणात्मक पित्त पथरी है तो उन्हें लेप्रोस्कोपिक रूप से इलाज करवाना चाहिए क्योंकि यह सबसे सरल तरीका है, आप बस पित्त पथरी को हटा देते हैं और आपको कभी भी पित्त पथरी अग्नाशयशोथ का दौरा नहीं पड़ेगा। हालाँकि, अगर आपको पित्त पथरी है, अगर आप लक्षणात्मक हैं, तो इस उम्मीद में कुछ वैकल्पिक दवाओं का उपयोग करके अपना समय बर्बाद न करें कि पित्त पथरी घुल जाएगी, क्योंकि अगर इस बीच आपको पित्त पथरी अग्नाशयशोथ हो जाता है, तो यह जीवन के लिए बहुत खतरनाक हो सकता है।
क्या जीईआरडी अग्नाशयशोथ से संबंधित है?
नहीं, जीईआरडी अग्नाशयशोथ से जुड़ा नहीं है। उनके कुछ सामान्य संबंध हैं जैसे मोटापे से ग्रस्त मरीज, शराब का सेवन करने वाले मरीज, बहुत अधिक धूम्रपान करने वाले मरीज, उनमें जीईआरडी की घटनाएं अधिक हो सकती हैं और उनमें अग्नाशयशोथ की घटनाएं अधिक होती हैं। इस तरह जोखिम कारक जुड़े हुए हैं। लेकिन सीधे तौर पर जीईआरडी अग्नाशयशोथ का कारण नहीं बनता है।
क्या पित्ताशय की थैली को हटाने से अग्नाशयशोथ हो सकता है?
दरअसल पित्त की पथरी अग्नाशयशोथ का कारण बनती है। इसलिए पित्ताशय की थैली को हटाना पित्त पथरी वाले रोगियों में बार-बार होने वाले अग्नाशयशोथ को रोकने का एक बहुत अच्छा तरीका है। इसलिए पित्ताशय की थैली को हटाने से अग्नाशयशोथ नहीं होता है। लेकिन अगर आपको पित्ताशय की थैली से पत्थर निकालने के बाद अग्नाशयशोथ हुआ है, तो आपको MRCP करवाना चाहिए और इससे आपको पता चल जाएगा कि क्या पित्ताशय की थैली से कोई पत्थर पित्त नली में फिसल गया है जो आपके गैस स्टोन को हटाने के बावजूद अग्नाशयशोथ का कारण बन रहा है। यह अन्य कारणों जैसे क्रोनिक अग्नाशयशोथ या अग्न्याशय विभाजन और असामान्य अग्नाशयी संघ को भी खारिज कर देगा जो अग्नाशयशोथ से जुड़े हो सकते हैं।
तीव्र अग्नाशयशोथ के लिए सबसे अच्छा उपचार क्या है?
तीव्र अग्नाशयशोथ के लिए सबसे अच्छा उपचार बीमारी के चरण पर निर्भर करता है, और इसलिए सूजन के चरण में, जो बीमारी के पहले दो सप्ताह में होता है, सबसे अच्छा उपचार सबसे अच्छी सहायक देखभाल है। विशेष रूप से गंभीर अग्नाशयशोथ वाले रोगियों को खुद को गैस्ट्रोएंटरोलॉजी स्पेशलिटी अस्पताल में भर्ती कराना चाहिए, जहाँ ICU और डॉक्टर नियमित रूप से अग्नाशयशोथ के रोगियों की देखभाल करने के लिए सुसज्जित हों। इसमें मुख्य रूप से पोषण संबंधी सहायता, हाइड्रेशन बनाए रखना, अच्छी सहायक देखभाल देना, रक्तचाप, गुर्दे का कार्य, फेफड़े का कार्य और सबसे महत्वपूर्ण रूप से पोषण बनाए रखना शामिल है। दूसरे सप्ताह के बाद जब आप संक्रामक चरण में होते हैं, जब अग्नाशय की गर्दन परिगलन हो जाती है और फिर आपको संक्रामक जटिलताएँ होती हैं, तो सबसे अच्छा अत्याधुनिक उपचार निश्चित रूप से न्यूनतम इनवेसिव प्रक्रियाएँ हैं। यह एंडोस्कोपिक नेक्रोसेक्टॉमी, या न्यूनतम इनवेसिव लैप्रोस्कोपिक, या रेट्रोपेरिटोनियल नेक्रोसेक्टॉमी हो सकता है, जो इस संक्रामक चरण से निपटने का सबसे अच्छा संभव तरीका है।
क्रोनिक अग्नाशयशोथ के लिए सबसे अच्छा उपचार क्या है?
क्रोनिक पैन्क्रियाटाइटिस के लिए सबसे अच्छा उपचार स्पष्ट रूप से आपकी बीमारी के प्रकार पर निर्भर करता है, और एक मरीज के अग्न्याशय में एक ही संरचना या सिर में एक ही पत्थर होता है और इस तरह की बीमारी बहुत ही सरल होती है। एंडो थेरेपी एक अच्छा विकल्प है, इसलिए एंडो थेरेपी ERCP को स्टेंटिंग और कभी-कभी एक्स्ट्राकोर्पोरियल शॉकवेव लिथोट्रिप्सी (ESWL) के साथ मिलाकर पत्थर को तोड़ा जाता है। ये उन मरीजों के लिए आदर्श हैं जिन्हें अग्न्याशय के सिर में एक ही प्रमुख सिकुड़न और एक ही बड़ा पत्थर जैसी सरल बीमारी है।
हालांकि, अग्नाशय की कई संरचनाओं वाले रोगियों के लिए, अधिकांश समय उनके पास कई पत्थरों और व्यापक जख्मों के साथ कई संरचनाएं होती हैं। इस तरह के रोगियों को सर्जरी द्वारा बेहतर तरीके से ठीक किया जाता है। सर्जरी, उनके रोग के प्रकार पर निर्भर करती है, अगर उन्हें फोकल अग्नाशयशोथ है, तो हम अग्नाशय के रिसेक्शन जैसे कि अग्नाशय के सिर का रिसेक्शन या डिस्टल पैंक्रियाटेक्टोमी करते हैं, जो रोग के फोकस पर निर्भर करता है या जिन रोगियों में रोग पूरे अग्नाशय में फैला हुआ है - पूंछ, सिर और शरीर। ऐसे रोगियों के लिए हम ड्रेनेज प्रक्रिया करते हैं जैसे कि फ्रेज पैंक्रियाटिकोजेजुनोस्टॉमी। सर्जरी और रिसेक्शन सर्जरी और फ्रेज पैंक्रियाटिकोजेजुनोस्टॉमी दोनों। अगर हम रोगियों को अच्छी तरह से चुनते हैं और अगर वे किसी विशेषज्ञ द्वारा किए जाते हैं, तो उपचार की सफलता दर 85 से 90% तक होती है।
क्या लम्बे समय तक एंटासिड उपचार से अग्नाशयी एडेनोकार्सिनोमा हो सकता है?
लंबे समय तक एंटासिड उपचार से अग्नाशयी एडेनोकार्सिनोमा की घटनाओं में वृद्धि नहीं पाई गई है। कोई संबंध नहीं है, लेकिन अनावश्यक संकेतों के लिए एंटासिड के लंबे समय तक दुरुपयोग से शरीर पर अन्य हानिकारक प्रभाव पड़ते हैं। जैसे कि यह हृदय संबंधी दवाओं के साथ प्रतिक्रिया करता है और हृदय रोग की घटनाओं को बढ़ाता है। यह आपके गुर्दे को प्रभावित कर सकता है, अल्जाइमर की घटनाओं और इस तरह के हानिकारक प्रभावों को बढ़ा सकता है।
क्या मैं तीव्र अग्नाशयशोथ उपचार के बाद धूम्रपान कर सकता हूँ?
तीव्र अग्नाशयशोथ के उपचार के बाद धूम्रपान की सलाह नहीं दी जाती है क्योंकि जिन रोगियों को तीव्र अग्नाशयशोथ गंभीर था, उन्हें क्रोनिक अग्नाशयशोथ हो सकता है। और यदि आप क्रोनिक अग्नाशयशोथ की स्थिति में उसके बाद और अधिक धूम्रपान करते हैं, तो इससे अग्नाशय की अपर्याप्तता और भी खराब हो सकती है और अग्नाशय कैंसर भी हो सकता है।
क्या ईएसडब्ल्यूएल उपचार क्रोनिक अग्नाशयशोथ के लिए अच्छा है?
ESWL (एक्स्ट्राकोर्पोरियल शॉकवेव लिथोट्रिप्सी) जिसका उपयोग मुख्य रूप से गुर्दे की पथरी को तोड़ने के लिए किया जाता है। ESWL का उपयोग क्रोनिक अग्नाशयशोथ में व्यापक रूप से किया जाता है, लेकिन यह अग्न्याशय के सिर में एक बड़े पत्थर या एक ही प्रमुख संरचना वाले अत्यधिक चयनित रोगियों के लिए बहुत सीमित भार है। इस तरह के रोगियों में आमतौर पर ESWL का उपयोग अकेले नहीं किया जा सकता है, इसे ERCP और अग्नाशयी सिकुड़न, फैलाव और अग्नाशयी स्टेंटिंग के साथ जोड़ा जाना चाहिए। इसलिए अत्यधिक चयनित रोगियों में एक ही प्रमुख संरचना और एक ही बड़ी संरचना के साथ। आप अग्नाशयी स्टेंटिंग कर सकते हैं और फिर ESWL द्वारा उन रोगियों के लिए पथरी को तोड़ सकते हैं जो ESWL के लिए फिट हैं। अग्नाशय में बड़े पत्थरों वाले इस तरह के रोगियों के लिए, क्रोनिक अग्नाशयशोथ के लिए सर्जरी द्वारा बेहतर सेवा की जाती है क्योंकि अनुदैर्ध्य अग्नाशयी जेजुनोस्टॉमी और अग्नाशयी जल निकासी प्रक्रियाएं पत्थरों को स्थायी रूप से हटा देती हैं और संरचनाओं को भी अधिक अच्छी तरह से हटा देती हैं।
व्हिपल प्रक्रिया क्या है?
व्हिपल प्रक्रिया या
व्हिपल सर्जरी अग्नाशय के कैंसर का प्राथमिक उपचार है, इसे पैंक्रियाटिकोडुओडेनेक्टॉमी भी कहा जाता है। इस ऑपरेशन में, सर्जन अग्नाशय के कैंसर के इलाज के लिए अग्न्याशय के शरीर, पूरे ग्रहणी और पेट के एक हिस्से को हटा सकता है।
भारत में अग्नाशयशोथ के उपचार की लागत क्या है?
अग्नाशयशोथ का उपचार इसके चरणों जैसे तीव्र अग्नाशयशोथ और जीर्ण अग्नाशयशोथ पर निर्भर करता है। भारत में अग्नाशयशोथ के उपचार की लागत 5,25,000 रुपये से लेकर 12,00,000 रुपये (पांच लाख पच्चीस हजार से बारह लाख) या उससे अधिक तक होती है, यह रोगियों के प्रकार, चरण, चिकित्सा स्थितियों और शल्य चिकित्सा उपचार पर निर्भर करता है। हालाँकि, भारत में अग्नाशयशोथ के उपचार की लागत अलग-अलग शहरों में अलग-अलग अस्पतालों के आधार पर भिन्न हो सकती है।
हैदराबाद में अग्नाशयशोथ के उपचार की लागत क्या है?
हैदराबाद में अग्नाशयशोथ के उपचार की औसत लागत लगभग 4,50,000 से 9,50,000 रुपये (चार लाख पचास हजार से नौ लाख पचास हजार) है, तीव्र अग्नाशयशोथ के मामले में, क्योंकि जीर्ण अग्नाशयशोथ अपरिवर्तनीय है, लागत चरण, सर्जरी, दवा, अस्पताल में रहने, अनुवर्ती और कई अन्य कारकों के आधार पर भिन्न हो सकती है।
संक्षेप में, अग्नाशयशोथ के उपचार की लागत और इसकी जटिलताओं को इसके चरणों और गंभीरता के कारण परिभाषित नहीं किया जा सकता है।
संबंधित संसाधन



पेस हॉस्पिटल्स क्यों चुनें?
- एक मल्टी-सुपर स्पेशियलिटी अस्पताल।
- एनएबीएच, एनएबीएल, एनबीई और एनएबीएच - नर्सिंग उत्कृष्टता मान्यता।
- अत्याधुनिक लिवर और किडनी प्रत्यारोपण केंद्र।
- सुचारू नकदी रहित लाभ के लिए सभी टीपीए के साथ पैनलबद्ध।
- केंद्रीकृत एचआईएमएस (अस्पताल सूचना प्रणाली)।
- कम्प्यूटरीकृत स्वास्थ्य रिकॉर्ड वेबसाइट के माध्यम से उपलब्ध हैं।
- आंतरिक रोगी और बाह्य रोगी के लिए न्यूनतम प्रतीक्षा समय।
- उच्च योग्यता प्राप्त मेडिकल और सर्जिकल गैस्ट्रोएंटेरोलॉजिस्ट से चौबीसों घंटे मार्गदर्शन।
- नैतिक चिकित्सा देखभाल का मानकीकरण।
- 24X7 बाह्य रोगी एवं अंतः रोगी फार्मेसी सेवाएं।
- अत्याधुनिक ऑपरेशन थिएटर.
- आईएसओ-9001 मान्यता के साथ गहन देखभाल इकाइयाँ (शल्य चिकित्सा और चिकित्सा)।
हमारे स्थान
Subscribe to our newsletter and stay updated with the latest health information.
By clicking on Subscribe Now, you accept to receive communications from PACE Hospitals on email, SMS and Whatsapp.
Subscribe to PACE Hospitals News
Thank you for subscribing. Stay updated with the latest health information.
ओह, कोई त्रुटि हुई है। कृपया अपना विवरण सबमिट करने का पुनः प्रयास करें।
-

Payment in advance for treatment (Pay in Indian Rupees)
For Bank Transfer:-
Bank Name: HDFC
Company Name: Pace Hospitals
A/c No.50200028705218
IFSC Code: HDFC0000545
Bank Name: STATE BANK OF INDIA
Company Name: Pace Hospitals
A/c No.62206858997
IFSC Code: SBIN0020299
Scan QR Code by Any Payment App (GPay, Paytm, Phonepe, BHIM, Bank Apps, Amazon, Airtel, Truecaller, Idea, Whatsapp etc)
Call us at 04048486868
ADDRESS
PACE Hospitals
Hitech City : Beside Avasa Hotel, Pillar No. 18, Hyderabad - 500081
Madinaguda: Mythri Nagar, Beside South India Shopping, Madinaguda, Hyderabad - 500050
QUICK LINKS
Disclaimer
General information on healthcare issues is made available by PACE Hospitals through this website (www.pacehospital.com), as well as its other websites and branded social media pages. The text, videos, illustrations, photographs, quoted information, and other materials found on these websites (here by collectively referred to as "Content") are offered for informational purposes only and is neither exhaustive nor complete. Prior to forming a decision in regard to your health, consult your doctor or any another healthcare professional. PACE Hospitals does not have an obligation to update or modify the "Content" or to explain or resolve any inconsistencies therein.
The "Content" from the website of PACE Hospitals or from its branded social media pages might include any adult explicit "Content" which is deemed exclusively medical or health-related and not otherwise. Publishing material or making references to specific sources, such as to any particular therapies, goods, drugs, practises, doctors, nurses, other healthcare professionals, diagnoses or procedures is done purely for informational purposes and does not reflect any endorsement by PACE Hospitals as such.