नेफ्रेक्टोमी - हैदराबाद, भारत में किडनी हटाने की सर्जरी | लागत और प्रक्रिया लाभ
PACE Hospitals हैदराबाद, भारत में नेफरेक्टोमी के लिए सबसे अच्छे अस्पतालों में से एक है, जो आंशिक और कट्टरपंथी नेफरेक्टोमी प्रक्रियाओं दोनों के लिए अत्याधुनिक सर्जिकल विशेषज्ञता प्रदान करता है। हमारे अत्यधिक कुशल और अनुभवी यूरोलॉजिस्ट और सर्जिकल टीमें लेजर, लेप्रोस्कोपिक और रोबोट-सहायता प्राप्त सर्जरी सहित उन्नत न्यूनतम इनवेसिव तकनीकों का उपयोग करती हैं, जिससे दर्द कम होता है, चीरे छोटे होते हैं और रिकवरी का समय कम होता है। PACE Hospitals में, मरीज़ की सुरक्षा सर्वोपरि है, जिसे अत्याधुनिक ऑपरेशन थिएटर, उन्नत इमेजिंग और संपूर्ण प्रक्रिया के दौरान पोस्ट-ऑपरेटिव देखभाल के लिए व्यापक प्री-ऑपरेटिव मूल्यांकन द्वारा समर्थित किया जाता है।
चाहे किडनी कैंसर, क्रोनिक किडनी रोग, या किडनी निकालने की आवश्यकता वाली अन्य स्थितियों के उपचार के लिए, PACE हॉस्पिटल असाधारण परिणामों और त्वरित और आरामदायक रिकवरी के साथ विश्व स्तरीय देखभाल प्रदान करता है, जो इसे हैदराबाद में किडनी हटाने की सर्जरी के लिए अग्रणी विकल्प बनाता है।
त्वरित सम्पक
• नेफरेक्टोमी क्या है और यह क्यों किया जाता है?
के लिए अपॉइंटमेंट का अनुरोध करें नेफ्रेक्टोमी (गुर्दा निकालना)
नेफ्रेक्टोमी प्रक्रिया नियुक्ति
हमें क्यों चुनें

8,700 नेफ्रेक्टोमी सर्जरी की गई
हैदराबाद में सर्वश्रेष्ठ यूरोलॉजिस्ट की टीम
99.9% सफलता दर के साथ सटीक उपचार
कैशलेस उपचार के लिए सभी बीमा स्वीकार किए जाते हैं
नेफ्रेक्टोमी का अर्थ
नेफ्रेक्टोमी, जिसे अक्सर किडनी रिमूवल के नाम से जाना जाता है, एक सर्जिकल प्रक्रिया है जिसमें किडनी का पूरा या आंशिक भाग निकाल दिया जाता है। इस आम सर्जिकल प्रक्रिया का उपयोग किडनी में कैंसर के साथ-साथ किडनी की अन्य समस्याओं और चोटों के इलाज के लिए किया जाता है। नेफ्रेक्टोमी को जीवित या मृत (मृत) डोनर से प्रत्यारोपण के लिए स्वस्थ किडनी निकालने के लिए भी किया जाता है। नेफ्रेक्टोमी या किडनी रिमूवल सर्जरी, किडनी और मूत्र पथ की समस्याओं के इलाज में विशेषज्ञता रखने वाले यूरोलॉजिक सर्जन द्वारा की जाती है।
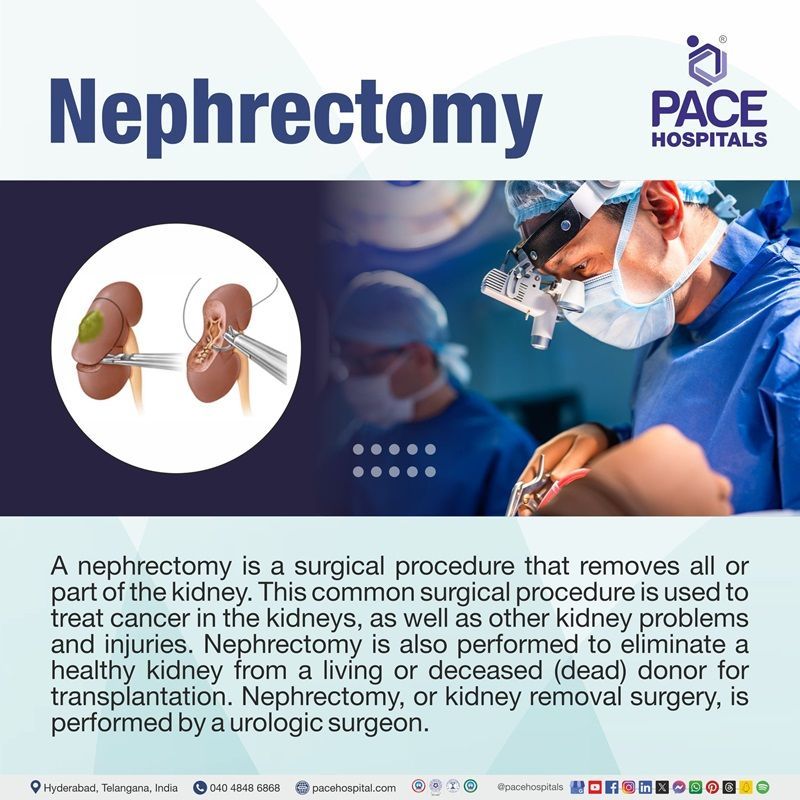
नेफ्रेक्टोमी सर्जरी के प्रकार
नेफ्रेक्टोमी एक किडनी को शल्य चिकित्सा द्वारा निकालने की प्रक्रिया है और इसे सर्जरी की सीमा और इस्तेमाल की गई तकनीकों के आधार पर विभिन्न प्रकारों में वर्गीकृत किया जाता है। नीचे नेफ्रेक्टोमी सर्जरी के प्रकार दिए गए हैं:
प्रक्रिया की सीमा के आधार पर नेफ्रेक्टोमी सर्जरी के प्रकार
सर्जरी की सीमा के आधार पर नेफ्रेक्टोमी को तीन मुख्य प्रकारों में वर्गीकृत किया जाता है। इसमें निम्नलिखित शामिल हैं:
- सरल नेफ्रेक्टोमी
- आंशिक नेफ्रेक्टोमी
- कट्टरपंथी नेफरेक्टोमी
- दाता नेफरेक्टोमी
- द्विपक्षीय नेफरेक्टोमी
आंशिक नेफरेक्टोमी: आंशिक नेफरेक्टोमी में छोटे, आसानी से पहुंचने योग्य ट्यूमर का इलाज करने के लिए गुर्दे के एक हिस्से को निकालना शामिल है जो मेटास्टेसाइज्ड (फैला हुआ) नहीं है। इसे कभी-कभी नेफ्रॉन-स्पेयरिंग सर्जरी के रूप में जाना जाता है। यह आमतौर पर तब किया जाता है जब किसी व्यक्ति के गुर्दे का कार्य खराब हो या केवल एक गुर्दा हो।
सरल नेफरेक्टोमी: सरल नेफरेक्टोमी में संपूर्ण किडनी और उसके मूत्रवाहिनी को निकालना शामिल है। इसका उपयोग आमतौर पर सौम्य (गैर-कैंसरकारी) किडनी रोग के इलाज के लिए किया जाता है। इस प्रक्रिया का उपयोग बड़े गुर्दे की पथरी, अपर्याप्त रक्त प्रवाह या असामान्य किडनी संरचना के कारण खराब किडनी फ़ंक्शन के लिए किया जाता है।
रेडिकल नेफरेक्टोमी: रेडिकल नेफरेक्टोमी में संपूर्ण किडनी, मूत्रवाहिनी, एड्रेनल ग्रंथि, लिम्फ नोड्स और आसपास के ऊतक को हटा दिया जाता है। इसका उपयोग गुर्दे के कैंसर के इलाज के लिए किया जाता है जो किडनी तक सीमित है लेकिन आंशिक नेफरेक्टोमी और अधिक उन्नत गुर्दे के कैंसर के लिए उपयुक्त नहीं है।
अन्य प्रकारों में शामिल हैं -
दाता नेफरेक्टोमी: यह एक शल्य प्रक्रिया है जिसमें प्रत्यारोपण के लिए दानकर्ता से स्वस्थ किडनी निकाली जाती है।
द्विपक्षीय नेफरेक्टोमी: इसमें दोनों किडनी को शल्य चिकित्सा द्वारा निकाल दिया जाता है। इसका उपयोग अत्यंत दुर्लभ मामलों में किया जाता है, जहाँ महत्वपूर्ण गुर्दे की माइक्रोवैस्कुलचर परिवर्तन, दुर्दम्य उच्च रक्तचाप, क्रोनिक थ्रोम्बोसाइटोपेनिया और गंभीर तंत्रिका संबंधी हानि रोगी के लिए जीवन के लिए खतरा पैदा करती है।
प्रयुक्त तकनीक के आधार पर नेफ्रेक्टोमी सर्जरी के प्रकार
नेफ्रेक्टोमी को इस्तेमाल की जाने वाली तकनीकों के आधार पर तीन तरीकों से किया जा सकता है। इसमें निम्नलिखित शामिल हैं:
- ओपन नेफ्रेक्टोमी
- लैप्रोस्कोपिक नेफ्रेक्टोमी
- रोबोटिक सहायता प्राप्त नेफ्रेक्टोमी
खुला नेफरेक्टोमी: ओपन नेफरेक्टोमी में एक बड़े चीरे के माध्यम से किडनी को निकाला जाता है। यह प्रक्रिया प्रत्यक्ष निगरानी में की जाती है।
लैप्रोस्कोपिक नेफरेक्टोमी: लैप्रोस्कोपिक नेफरेक्टोमी में पेट की दीवार में छोटे चीरों के माध्यम से लैप्रोस्कोप और सर्जिकल उपकरण डाला जाता है और गुर्दे को निकाल दिया जाता है।
रोबोट सहायता प्राप्त लैप्रोस्कोपिक नेफरेक्टोमी: हाल ही में, शल्य चिकित्सकों ने रोबोट सहायता प्राप्त लैप्रोस्कोपिक नेफरेक्टोमी का उपयोग किया है, जो पारंपरिक लैप्रोस्कोपिक विधि का एक रूप है।
नेफ्रेक्टोमी संकेत
नेफरेक्टोमी प्रक्रिया आमतौर पर किडनी कैंसर के मामलों में या जब किडनी घायल या बीमार हो और ठीक से काम न कर रही हो, तब की जाती है। नेफरेक्टोमी कई तरह की तकनीकों द्वारा की जा सकती है, जिसमें ओपन सर्जरी, लेप्रोस्कोपिक सर्जरी, और रोबोट सहायता प्राप्त सर्जरीनीचे कुछ ऐसी स्थितियां दी गई हैं जिनमें नेफरेक्टोमी का संकेत दिया जाता है:
- अपरिवर्तनीय गुर्दे की क्षतिलक्षणात्मक दीर्घकालिक संक्रमण, रुकावट, पथरी रोग या गंभीर आघातजन्य चोट के कारण गुर्दे में हुई अपरिवर्तनीय क्षति वाले मरीजों को सरल नेफरेक्टोमी की आवश्यकता हो सकती है।
- गुर्दे की दुर्दमतायदि गुर्दे में कैंसर का निदान किया जाता है, तो गुर्दे के ऊपर स्थित अधिवृक्क ग्रंथि को निकालना भी आवश्यक हो सकता है।
- संक्रमणकालीन कोशिका कार्सिनोमा: यह एक प्रकार का किडनी कैंसर है जो मूत्र पथ की परत (संक्रमणकालीन उपकला, खोखले अंगों के अंदर की परत बनाने वाला ऊतक) में विकसित होता है। जब यह मूत्र प्रणाली में विकसित होता है, तो इसे यूरोथेलियल कार्सिनोमा कहा जाता है।
- पेल्विक मूत्रवाहिनी जंक्शन अवरोध: पेल्विक यूरेटेरिक जंक्शन ऑब्स्ट्रक्शन (पीयूजेओ) को केवल चिकित्सा प्रबंधन के माध्यम से प्रबंधित नहीं किया जा सकता है। 10% से कम स्प्लिट किडनी फ़ंक्शन वाले मरीज़ लक्षणहीन हो सकते हैं। नेफरेक्टोमी की सिफारिश उन लोगों के लिए की जा सकती है जिन्हें बार-बार मूत्र पथ का संक्रमण, लंबे समय तक कमर दर्द, या
रक्तमेह.
- गुर्दे की पथरी: नेफ्रेक्टोमी या आंशिक नेफ्रेक्टोमी उन रोगियों के लिए अनुशंसित है जिनके पास बड़ा है
गुर्दे की पथरी कार्य या पत्थर-असर वाले हाइड्रोकैलिक्स का कोई संकेत नहीं।
- ऑटोसोमल डोमिनेंट पॉलीसिस्टिक किडनी रोग: नेफ्रेक्टोमी की सिफारिश ऑटोसोमल डोमिनेंट पॉलीसिस्टिक किडनी डिजीज (ADPKD) के उन रोगियों के लिए की जाती है, जिन्हें पेट में बहुत दर्द, भूख न लगना, रीनल सेल कैंसर, रीनल हेमरेज, गैस बनाने वाले पदार्थों से किडनी में संक्रमण, और बार-बार मूत्र मार्ग में संक्रमण के साथ काम न करने वाले किडनी में स्टैगहॉर्न कैलकुली की समस्या होती है। महत्वपूर्ण सिस्टिक किडनी के लिए नेफ्रेक्टोमी एक विकल्प है
अंतिम चरण का गुर्दा रोग (ईएसकेडी) वे मरीज जो लक्षणात्मक हैं या जिन्हें भविष्य में गुर्दे के प्रत्यारोपण के लिए पेट की क्षमता बढ़ाने की आवश्यकता है।
- उच्च रक्तचापसरल नेफरेक्टोमी का उपयोग अपरिवर्तनीय गुर्दे की धमनी रोग या पाइलोनफ्राइटिस, नेफ्रोस्क्लेरोसिस, रिफ्लक्स डिस्प्लेसिया या जन्मजात किडनी डिस्प्लेसिया के कारण होने वाली गंभीर एकतरफा पैरेन्काइमल क्षति के कारण होने वाले रेनोवैस्कुलर उच्च रक्तचाप के इलाज के लिए किया जाता है।
- ग्लोमेरुलोनेफ्राइटिस: यह ग्लोमेरुलस की सूजन से चिह्नित एक स्थिति है, जो गुर्दे में छोटी फ़िल्टरिंग इकाइयाँ हैं जो रक्त से अपशिष्ट और अतिरिक्त तरल पदार्थ को हटाती हैं। जब ये फ़िल्टर सूजन हो जाते हैं, तो वे प्रभावी रूप से काम करने की अपनी क्षमता खो देते हैं, जिसके परिणामस्वरूप गुर्दे की कई तरह की समस्याएँ हो सकती हैं।
- असफल पुनर्निर्माण उपचारयदि पुनर्निर्माण चिकित्सा असफल हो गई हो या खराब गुर्दे की कार्यप्रणाली, वृद्धावस्था, या सह-रुग्णता की स्थिति के कारण इसकी सिफारिश नहीं की गई हो, तो नेफ्रेक्टोमी आवश्यक हो सकती है।
- हाइड्रोनफ्रोसिस: यह तब होता है जब मूत्र के जमाव के कारण एक या दोनों गुर्दे बड़े हो जाते हैं और खिंच जाते हैं। यह स्थिति सभी उम्र के लोगों को प्रभावित कर सकती है और कभी-कभी नियमित गर्भावस्था अल्ट्रासाउंड के दौरान अजन्मे शिशुओं में इसका पता लगाया जाता है, जहाँ इसे प्रसवपूर्व कहा जाता है हाइड्रोनफ्रोसिस.
- विल्म्स ट्यूमर:इसे नेफ्रोब्लास्टोमा भी कहा जाता है, यह किडनी कैंसर का एक दुर्लभ रूप है जो मुख्य रूप से छोटे बच्चों को प्रभावित करता है। यह बच्चों में किडनी कैंसर का सबसे आम प्रकार है, जो आमतौर पर 3 से 4 साल की उम्र के बीच होता है।
- गुर्दा दान:
जीवित दान में, एक स्वस्थ किडनी एक जीवित व्यक्ति द्वारा किडनी फेल्योर से पीड़ित व्यक्ति को दान की जाती है, जबकि मृतक दान में, किडनी किसी ऐसे व्यक्ति द्वारा प्रदान की जाती है, जिसकी मृत्यु हो चुकी है।
- अन्य संकेत: चोट (आघात), संक्रमण, गुर्दे की विकृतियां (जन्म दोष - जन्मजात असामान्यताएं) और गुर्दा प्रत्यारोपण के लिए दाता से गुर्दे को निकालना नेफरेक्टोमी के कुछ अन्य संकेत हैं।
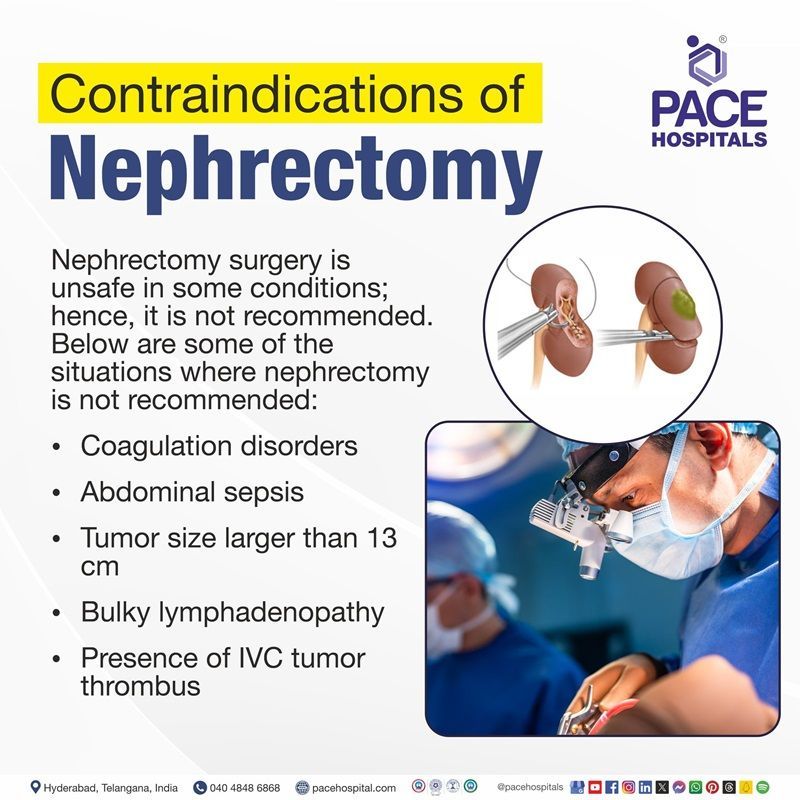
नेफ्रेक्टोमी के मतभेद
कुछ स्थितियों में नेफ्रेक्टोमी सर्जरी असुरक्षित होती है; इसलिए, इसकी अनुशंसा नहीं की जाती है। नीचे कुछ ऐसी स्थितियाँ दी गई हैं जहाँ नेफ्रेक्टोमी की अनुशंसा नहीं की जाती है:
- जमावट विकारकभी-कभी, रक्त के थक्के जमने के विकारों को थ्रोम्बोफिलिया या जमावट विकार कहा जाता है। इन विकारों में रक्त के थक्के को नियंत्रित करने की शरीर की क्षमता से जुड़ी समस्याएं शामिल होती हैं।
- उदर पूतिउदर सेप्सिस, जिसे द्वितीयक पेरिटोनिटिस के रूप में भी जाना जाता है, एक गंभीर चिकित्सा आपातस्थिति है, जो तब होती है जब शरीर जीवाणुजनित पेरिटोनिटिस के प्रति प्रणालीगत सूजन के साथ प्रतिक्रिया करता है।
- ट्यूमर का आकार 13 सेमी से बड़ाबड़े ट्यूमर का आकार केवल एक सापेक्ष प्रतिरुद्ध संकेत है, जो लैप्रोस्कोपिक सर्जन के आराम के स्तर और ट्यूमर की विशिष्ट विशेषताओं पर निर्भर करता है।
- भारी लिम्फैडेनोपैथी: यह तब होता है जब लिम्फ नोड्स का अनुप्रस्थ या कोरोनल अधिकतम व्यास 7 सेंटीमीटर से अधिक हो जाता है। यह प्रारंभिक अवस्था वाले हॉजकिन लिंफोमा का संकेत हो सकता है।
- आईवीसी ट्यूमर थ्रोम्बस की उपस्थितिवेना कैवल थ्रोम्बोसिस (आईवीसी थ्रोम्बोसिस) एक चिकित्सीय स्थिति है, जिसमें शरीर की सबसे बड़ी नस, इन्फीरियर वेना कावा (आईवीसी) में रक्त का थक्का या थ्रोम्बस बन जाता है।
खराब सामान्य स्वास्थ्य, मेटास्टेटिक रोग, गंभीर गुर्दे की शिथिलता, तथा पूर्व आंशिक नेफरेक्टोमी, नेफरेक्टोमी के कुछ अन्य प्रतिसंकेत हैं।
नेफ्रेक्टोमी के लाभ
किडनी कैंसर से पीड़ित लोगों के लिए नेफरेक्टोमी एक जीवन रक्षक उपचार हो सकता है। नेफरेक्टोमी के कुछ लाभ नीचे दिए गए हैं:
- नेफ्रेक्टोमी या किडनी कैंसर सर्जरी आमतौर पर रीनल सेल कार्सिनोमा (RCC) के इलाज के लिए की जाती है। रेडिकल नेफ्रेक्टोमी में पूरी किडनी को निकालना शामिल है, जो कैंसर को फैलने से रोकने और पुनरावृत्ति के जोखिम को कम करने में मदद कर सकता है।
- नेफ्रेक्टोमी का उपयोग केवल उन व्यक्तियों में बहुत कम किया जाता है, जिनमें लाइलाज पुनरावर्ती विनाशकारी पाइलोनफ्राइटिस और तेजी से बिगड़ने वाले क्रोनिक किडनी रोग (सीकेडी) के लक्षण होते हैं।
- डोनर नेफरेक्टोमी से प्रत्यारोपण के लिए डोनर से स्वस्थ किडनी निकालने में मदद मिलती है।
- नेफ्रेक्टोमी, गुर्दे के ट्यूमर या सिस्ट के कारण होने वाले अत्यधिक रक्तस्राव या परेशानी जैसी समस्याओं के लक्षणात्मक राहत में मदद कर सकती है।
- जो मरीज रेडिकल नेफरेक्टोमी से गुजरते हैं, उनके बचने की संभावना अधिक होती है।
- किडनी कैंसर से पीड़ित मरीजों को दर्द, पेशाब में खून या बगल या पीठ के निचले हिस्से में ट्यूमर या गांठ हो सकती है। रेडिकल नेफरेक्टोमी इन लक्षणों को कम करने में मदद कर सकती है।
- कुछ मामलों में, शेष बची किडनी निकाली गई किडनी की जगह ले सकती है, जिसके परिणामस्वरूप गुर्दे की कार्यक्षमता में वृद्धि होती है।
नेफ्रेक्टोमी प्रक्रिया
नेफरेक्टोमी सर्जरी में निम्नलिखित चरण शामिल हैं:
नेफरेक्टोमी से पहले
- मरीजों को अक्सर सर्जरी के दिन ही भर्ती किया जाता है। वे अक्सर अपने क्लिनिक या प्री-असेसमेंट अपॉइंटमेंट के दिन ही अपनी समग्र फिटनेस की जांच करने, मेथिसिलिन-प्रतिरोधी स्टैफिलोकोकस ऑरियस (MRSA) के वाहक की जांच करने और आवश्यक आधारभूत जांच करने के लिए प्री-असेसमेंट से गुजरते हैं।
- भर्ती होने के बाद, मरीजों की जांच सर्जिकल टीम के सदस्यों द्वारा की जाएगी, जिसमें परामर्शदाता, जूनियर यूरोलॉजी डॉक्टर और नियुक्त नर्स शामिल होंगे।
- सर्जरी से पहले मरीजों को छह घंटे तक कुछ भी खाने या पीने से मना किया जाएगा, तथा एनेस्थेटिस्ट उन्हें पूर्व-दवा दे सकता है, जिससे उनका मुंह सूख जाएगा और उन्हें आरामदायक नींद आएगी।
- सर्जरी के दौरान और उसके बाद पैरों की नसों में रक्त के थक्के बनने से रोकने के लिए मरीजों को अस्पताल में रहने के दौरान एंटी-थ्रोम्बोसिस स्टॉकिंग्स पहनना पड़ता है।
- जो मरीज नियमित रूप से एंटीप्लेटलेट दवा या अन्य रक्त पतला करने वाली दवाएँ लेते हैं, उन्हें अपने मूत्र रोग विशेषज्ञ से परामर्श करना चाहिए क्योंकि ये दवाएँ सर्जरी के बाद अधिक रक्तस्राव का कारण बन सकती हैं। जोखिम-लाभ संतुलन हो सकता है जिसमें उन्हें रोकने से रक्तस्राव की संभावना कम हो जाती है लेकिन थक्के जमने लगते हैं, जिससे उनके स्वास्थ्य को खतरा हो सकता है। नतीजतन, जोखिम और लाभों की गहन जांच की आवश्यकता हो सकती है।
- यदि मरीजों में कृत्रिम हृदय वाल्व, हृदय पेसमेकर या डिफिब्रिलेटर, कोरोनरी धमनी स्टेंट, कृत्रिम जोड़, न्यूरोसर्जिकल शंट, कृत्रिम रक्त वाहिका ग्राफ्ट, या कोई अन्य प्रत्यारोपित विदेशी वस्तु, रक्त पतला करने वाली दवाइयों का नुस्खा, पिछला या वर्तमान MRSA संक्रमण, वैरिएंट क्रेउत्ज़फेल्ड-जैकब रोग (CJD) का उच्च जोखिम है, तो मरीजों को अपनी सर्जरी से पहले अपने मूत्र रोग विशेषज्ञ को सूचित करना चाहिए।
- अगर मरीज़ धूम्रपान करते हैं, तो उन्हें सर्जरी से कुछ हफ़्ते पहले धूम्रपान छोड़ने पर विचार करना चाहिए। धूम्रपान से रक्त में ऑक्सीजन का स्तर कम हो जाता है, जिससे सर्जरी के दौरान और बाद में श्वसन संबंधी समस्याओं का जोखिम बढ़ जाता है।
- मरीज़ अपनी प्रक्रिया के दिन तक अपनी नियमित दवाएँ लेना जारी रख सकते हैं। अगर सर्जन या एनेस्थेटिस्ट नियमित दवाएँ न लेने की सलाह देते हैं, तो वे संभावनाओं पर चर्चा करेंगे।
- मधुमेह, उच्च रक्तचाप, अस्थमा या मिर्गी जैसी दीर्घकालिक चिकित्सा स्थितियों से पीड़ित लोगों को अपने प्राथमिक देखभाल चिकित्सक से जांच कराने की आवश्यकता होती है।
- ढीले या क्षतिग्रस्त दांतों या मुकुट वाले मरीजों को अपने दंत चिकित्सक से देखभाल की आवश्यकता हो सकती है। आम तौर पर, एनेस्थेटिस्ट सांस लेने में सहायता के लिए मुंह में एक वायुमार्ग डालेंगे। यदि दांत सुरक्षित नहीं हैं, तो वे क्षतिग्रस्त हो सकते हैं।
- मरीजों को अपनी सहमति देनी होगी, डॉक्टरों को सर्जरी करने के लिए अधिकृत करने के लिए सहमति पर हस्ताक्षर करना होगा। मरीजों को फॉर्म को ध्यान से पढ़ना चाहिए; अगर कोई सवाल है, तो वे डॉक्टरों से पूछ सकते हैं
नेफरेक्टोमी के दौरान
- आमतौर पर, एक पूर्ण सामान्य एनेस्थेटिक का उपयोग किया जाता है, और मरीज़ पूरी प्रक्रिया के दौरान बेहोश रहते हैं। कुछ मामलों में, एनेस्थेसियोलॉजिस्ट पोस्टऑपरेटिव दर्द को कम करने या कम करने के लिए एपिड्यूरल एनेस्थेटिक दे सकता है।
- आमतौर पर मरीजों को सर्जरी से पहले तथा एलर्जी की जांच के बाद इंजेक्शन द्वारा एंटीबायोटिक्स दी जाती है।
- आमतौर पर गुर्दे को पेट में चीरा लगाकर निकाला जाता है, लेकिन चीरा कमर (साइड) में भी लगाया जा सकता है या छाती तक बढ़ाया जा सकता है।
- सर्जरी के बाद मूत्र उत्पादन पर नजर रखने के लिए आमतौर पर मूत्राशय कैथेटर डाला जाता है, तथा कभी-कभी त्वचा के माध्यम से एक जल निकासी ट्यूब को उस स्थान तक डाला जाता है जहां से किडनी निकाली गई थी।
- यदि ऑपरेशन बहुत कठिन हो, तो पेट और आँतों में हवा के प्रवेश को रोकने के लिए नाक के माध्यम से पेट में नली डालना आवश्यक हो सकता है।
नेफरेक्टोमी के बाद
- सर्जरी के बाद, मरीज़ वार्ड में लौटने से पहले ऑपरेटिंग थियेटर के विशेष रिकवरी क्षेत्र में रह सकते हैं; इन क्षेत्रों में मिलने का समय लचीला होता है और यह इस बात पर निर्भर करता है कि मरीज़ किस समय ऑपरेटिंग थियेटर से लौटते हैं। आम तौर पर मरीज़ों की बांह में ड्रिप लगाई जाती है, और गर्दन में एक बड़ी नस में दुर्लभ प्रवाह होता है।
- मरीज सर्जरी के तुरंत बाद साफ तरल पदार्थ ले सकेंगे और एक से तीन दिन के भीतर हल्का आहार लेना शुरू कर सकेंगे।
- मरीजों को यथाशीघ्र चलने-फिरने तथा तरल पदार्थ या भोजन लेने के लिए प्रोत्साहित किया जाता है।
- मरीजों को श्वास संबंधी व्यायाम करने के लिए प्रोत्साहित किया जाता है।
- आमतौर पर कैथेटर को तब हटा दिया जाता है जब मरीज चलने-फिरने में सक्षम हो जाता है।
- सर्जरी के बाद, मरीजों को त्वचा के नीचे एक थक्कारोधी दवा का इंजेक्शन दिया जा सकता है, जो इलास्टिक स्टॉकिंग्स के साथ मिलकर नसों में थ्रोम्बोसिस (थक्के) से बचने में मदद करेगा।
- मरीजों का अस्पताल में लगभग पांच दिन तक रहना अपेक्षित है, लेकिन कुछ मरीजों को या तो जल्दी छुट्टी मिल जाती है या उन्हें अधिक समय तक अस्पताल में रहना पड़ता है।
नेफ्रेक्टोमी जटिलताएं
मूत्र संबंधी शल्य चिकित्सा प्रक्रियाओं में ऑपरेशन के बाद रक्तस्राव, घाव और छाती और मूत्र पथ के संक्रमण का मामूली जोखिम शामिल है। इन जोखिमों के लिए मरीजों की निगरानी की जानी चाहिए और तदनुसार उपचार किया जाना चाहिए। नेफरेक्टोमी सर्जरी की कुछ जटिलताएँ नीचे दी गई हैं:
- नकसीरऑपरेशन के बाद रक्तस्राव असुरक्षित धमनी या इंट्रारेनल धमनी स्यूडोएन्यूरिज्म के टूटने से हो सकता है। ऑपरेशन के बाद पेरिनेफ्रिक हेमेटोमा की उपस्थिति को कंप्यूटेड टोमोग्राफी (सीटी), अल्ट्रासाउंड या मैग्नेटिक रेजोनेंस इमेजिंग (एमआरआई) का उपयोग करके निर्धारित किया जा सकता है; हालांकि, सक्रिय रक्तस्राव की साइट को सीटी एंजियोग्राफी (सीटीए) या अंततः डायग्नोस्टिक एंजियोग्राफी (डीएसए) पर सबसे अच्छा प्रदर्शित किया जाता है।
- मूत्र रिसावमूत्र रिसाव गुर्दे की श्रोणि, मूत्रवाहिनी या मूत्राशय को ऑपरेशन के दौरान होने वाली क्षति के कारण हो सकता है। यह चिकित्सकीय रूप से पार्श्व दर्द, गुर्दे की विफलता या सर्जिकल नाली से मूत्र प्रवाह के साथ संदिग्ध हो सकता है।
- गुर्दे की कमीआंशिक नेफरेक्टोमी के बाद गुर्दे की कमी के अधिकांश मामले सर्जरी के दौरान क्षणिक इस्केमिया के कारण होते हैं, जो आमतौर पर अपने आप ठीक हो जाता है। निवारक तरीकों में सर्जरी से पहले हाइड्रेटिंग, इलेक्ट्रोलाइट असंतुलन का इलाज, धमनी क्लैंप समय को न्यूनतम रखना और सतही हाइपोथर्मिया लागू करना शामिल है।
- संक्रमणों: संक्रमण के शुरुआती लक्षणों के लिए मरीज की छाती, घाव और मूत्र की जांच की जाएगी और उसके अनुसार उपचार किया जाएगा। प्रक्रिया के दौरान एंटीबायोटिक्स को सीधे रक्तप्रवाह में डाला जाता है और संक्रमण के जोखिम को सीमित करने के लिए यदि आवश्यक हो तो ऑपरेशन के बाद भी जारी रखा जा सकता है।
- इंसिज़नल हर्निया: जैसे-जैसे घाव भरता है, निशान ऊतक बढ़ता है, जो चीरों के बीच एक कड़ी बनाता है। हालांकि निशान ऊतक कठोर होता है, लेकिन यह कभी-कभी फट सकता है या टूट सकता है। इससे सर्जरी के एक से पांच साल बाद निशान के साथ एक उभार (एक चीरा हर्निया) बन जाता है। हर्निया से कोई परेशानी नहीं हो सकती है, लेकिन अगर ऐसा होता है तो इसकी मरम्मत की आवश्यकता हो सकती है।
नेफरेक्टोमी सर्जरी के बारे में मरीज स्वास्थ्य देखभाल टीम से क्या प्रश्न पूछ सकते हैं?
- मैं घर कब जा सकता हूँ?
- मुझे डॉक्टर से दोबारा कब मिलना होगा?
- मुझे किस प्रकार के दर्द की उम्मीद करनी चाहिए?
- मैं अपनी नियमित गतिविधियों पर कब वापस जा सकता हूँ?
- अपेक्षित पुनर्प्राप्ति समय क्या है?
- मुझे कौन सी सावधानियां बरतनी चाहिए?
- नेफरेक्टोमी के बाद क्या समस्याएं हो सकती हैं?
- नेफरेक्टोमी के बाद मैं क्या खा सकता हूँ?
- क्या मुझे किसी और उपचार की आवश्यकता है?
सरल नेफरेक्टोमी और रेडिकल नेफरेक्टोमी के बीच अंतर
सरल नेफरेक्टोमी बनाम रेडिकल नेफरेक्टोमी
सरल नेफरेक्टोमी और रेडिकल नेफरेक्टोमी दोनों ही किडनी हटाने की सर्जरी या नेफरेक्टोमी के प्रकार हैं, जिसमें किडनी का पूरा या आंशिक भाग निकाल दिया जाता है। नीचे कुछ पैरामीटर दिए गए हैं जो सरल नेफरेक्टोमी और रेडिकल नेफरेक्टोमी में अंतर करने में मदद करते हैं:
| पैरामीटर | सरल नेफरेक्टोमी | कट्टरपंथी नेफरेक्टोमी |
|---|---|---|
| परिभाषा | सरल नेफरेक्टोमी में सम्पूर्ण गुर्दे और उसके मूत्रवाहिनी को निकाल दिया जाता है। | रेडिकल नेफरेक्टोमी में सम्पूर्ण गुर्दा, मूत्रवाहिनी, अधिवृक्क ग्रंथि, लिम्फ नोड्स और आसपास के ऊतक को हटा दिया जाता है। |
| संकेत | इसका सबसे ज़्यादा इस्तेमाल सौम्य (गैर-कैंसरकारी) किडनी रोग के इलाज के लिए किया जाता है। इस प्रक्रिया का इस्तेमाल बड़े गुर्दे की पथरी, अपर्याप्त रक्त प्रवाह या असामान्य किडनी संरचना के कारण होने वाली खराब किडनी फ़ंक्शन के लिए किया जाता है। | इसका उपयोग गुर्दे के कैंसर के इलाज के लिए किया जाता है जो गुर्दे तक सीमित है, लेकिन आंशिक नेफरेक्टोमी के लिए उपयुक्त नहीं है, साथ ही अधिक उन्नत गुर्दे के कैंसर के लिए भी इसका उपयोग किया जाता है। |
| जटिलताओं का खतरा | आमतौर पर, रेडिकल नेफरेक्टोमी की तुलना में इसमें जटिलताओं का जोखिम कम होता है। | रेडिकल नेफरेक्टोमी में जटिलताओं का जोखिम अधिक होता है। |
| प्रक्रिया का प्रकार | यह खुली और लेप्रोस्कोपिक सर्जरी का उपयोग करके किया जा सकता है | इसे खुले रूप से, लेप्रोस्कोपिक रूप से या रोबोटिक तकनीकों का उपयोग करके किया जा सकता है |
| सर्जरी की सीमा | इसमें केवल गुर्दे को निकाला जाता है | इसमें गुर्दे, मूत्रवाहिनी, अधिवृक्क ग्रंथि, लिम्फ नोड्स और आसपास के ऊतकों को निकाला जाता है। |
नेफ्रेक्टोमी प्रक्रिया पर अक्सर पूछे जाने वाले प्रश्न (एफएक्यू)
नेफरेक्टोमी से उबरने में कितना समय लगता है?
ठीक होने में तीन महीने तक का समय लग सकता है। कुछ हफ़्तों तक थकान महसूस होना आम बात है। सर्जरी के बाद छह हफ़्तों तक ज़ोरदार व्यायाम (जैसे घास काटना) और भारी वजन उठाने से बचें। मरीजों को इस अवधि के दौरान धीरे-धीरे व्यायाम की मात्रा बढ़ानी चाहिए।
नेफरेक्टोमी के बाद मूत्रवाहिनी का क्या होता है?
डिस्टल यूरेटेरल अवशेष को आमतौर पर नेफरेक्टोमी के बाद बिना किसी बड़ी जटिलता के छोड़ दिया जाता है, लेकिन कुछ लोगों में यह असुविधा का कारण बन सकता है। यूरेटेरल स्टंप सिंड्रोम (यूएसएस) नेफरेक्टोमी की एक असामान्य लेकिन जानी-मानी जटिलता है।
क्या नेफरेक्टोमी के बाद शेष किडनी बढ़ती है?
एक किडनी को शल्य चिकित्सा द्वारा निकालने के बाद, दूसरी किडनी फैलती है और अपने कार्य में सुधार करती है। इस बदलाव और विकास को महसूस करने का तंत्र पूरी तरह से ज्ञात नहीं है, हालांकि यह कुछ दिनों के भीतर होता है, जिसमें प्रतिपूरक गुर्दे की अतिवृद्धि (सीआरएच) वृद्धि में प्राथमिक योगदानकर्ता है।
किडनी निकालने के बाद क्या सावधानियां बरतनी चाहिए?
किडनी निकालने के बाद सावधानियों में सभी जोरदार गतिविधियों से बचना शामिल है, जैसे कि भारी व्यायाम, भारोत्तोलन, और ऐसी कोई भी चीज़ जिससे लोगों को सांस लेने में कठिनाई या तनाव हो। थोड़ी देर टहलना और सीढ़ियों का उपयोग करना स्वीकार्य है। हल्का घरेलू काम स्वीकार्य है।
लैप्रोस्कोपिक नेफरेक्टोमी में कितना समय लगता है?
लैप्रोस्कोपिक प्रक्रियाएं सामान्य एनेस्थीसिया के तहत की जाती हैं, इसलिए मरीजों को पता ही नहीं चलता कि वे प्रक्रिया से गुजर रहे हैं और उन्हें दर्द भी नहीं होता। सर्जन तीन कीहोल चीरे लगाता है। ऑपरेशन में आमतौर पर 2-3 घंटे लगते हैं, हालांकि यह विशिष्ट मामले के आधार पर अलग-अलग हो सकता है।
नेफरेक्टोमी के कितने समय बाद आप शराब पी सकते हैं?
नेफरेक्टोमी सर्जरी के बाद, मरीजों को कम से कम दो सप्ताह तक शराब से दूर रहना चाहिए। शराब गुर्दे के कार्य को प्रभावित कर सकती है और उपचार प्रक्रिया में बाधा डाल सकती है। शराब और दर्द निवारक दवाओं को मिलाना जोखिम भरा हो सकता है क्योंकि यह घावों को नुकसान पहुंचा सकता है, अधिक परिश्रम का कारण बन सकता है और सूजन को बढ़ा सकता है। शराब शरीर को निर्जलित भी कर सकती है। आपके बचे हुए गुर्दे के समग्र स्वास्थ्य और किसी भी अन्य अंतर्निहित चिकित्सा स्थिति जैसे कारक शराब का सेवन फिर से शुरू करने की समयसीमा को प्रभावित करेंगे।
आंशिक नेफरेक्टोमी में कितना समय लगता है?
लैप्रोस्कोपिक और रोबोटिक आंशिक नेफरेक्टोमी के लिए सामान्य एनेस्थीसिया की आवश्यकता होती है। हालांकि सर्जरी की अवधि हर व्यक्ति के लिए अलग-अलग होती है, लेकिन आमतौर पर यह तीन से चार घंटे की होती है।
साइटोरिडक्टिव नेफरेक्टोमी क्या है?
नेफरेक्टोमी प्रक्रिया में किडनी के पूरे या उसके हिस्से को शल्य चिकित्सा द्वारा हटाया जाता है। साइटोरिडक्टिव नेफरेक्टोमी (CN) एक उपचार है जिसका उपयोग मेटास्टेटिक बीमारी से पीड़ित व्यक्तियों में ट्यूमर के बोझ को कम करने के लिए किया जाता है। CN को आमतौर पर सिस्टमिक एंटीकैंसर थेरेपी (SACT) के साथ जोड़ा जाता है।
नेटिव नेफरेक्टोमी क्या है?
मूल नेफरेक्टोमी कभी-कभी गुर्दे के प्रत्यारोपण से पहले, साथ में, या बाद में पुनरावर्ती और/या गंभीर सिस्ट संक्रमण, गुर्दे की कोशिका कार्सिनोमा के निदान या संदेह, दर्द निवारक दवाओं के प्रति अनुत्तरदायी असहनीय दर्द, लक्षणात्मक नेफ्रोलिथियासिस, प्रत्यारोपण के लिए शारीरिक स्थान संबंधी विचार, पुनरावर्ती या गंभीर रक्तस्राव प्रकरणों के लिए की जाती है।
क्या नेफरेक्टोमी से अधिवृक्क ग्रंथियां निकाली जाती हैं?
हां, रेडिकल नेफरेक्टोमी में संपूर्ण किडनी और मूत्राशय तक जाने वाली नली का एक हिस्सा (मूत्रवाहिनी), किडनी के ऊपर स्थित ग्रंथि (अधिवृक्क ग्रंथि), तथा किडनी के आसपास के वसायुक्त ऊतक को हटाया जाता है।
नेफरेक्टोमी सर्जरी से पहले एस्पिरिन लेना कब बंद कर देना चाहिए?
पारंपरिक सुझाव यह है कि सर्जरी से 7-10 दिन पहले एस्पिरिन लेना बंद कर दिया जाए, जिसमें नेफ्रेक्टोमी भी शामिल है, हालांकि इसे बंद करने का सबसे अच्छा समय कई मानदंडों पर निर्भर करता है और प्रत्येक क्लिनिक के लिए अलग-अलग होता है। इनमें एस्पिरिन लेने का कारण और जिस तरह की सर्जरी वे कर रहे हैं, वह शामिल है।
क्या आप नेफरेक्टोमी के बाद चल सकते हैं?
पहले सप्ताह के लिए, सुबह में थोड़ी देर टहलना (10 मिनट से ज़्यादा नहीं) और फिर दोपहर में फिर से टहलना उचित है। सुनिश्चित करें कि व्यक्ति नियमित समय पर आराम करता रहे। प्रक्रिया के बाद सक्रिय बने रहना छाती के संक्रमण या रक्त के थक्के जैसी जटिलताओं से बचने के लिए महत्वपूर्ण है।
स्टेज 1 कैंसर के लिए रेडिकल नेफरेक्टोमी के बाद आपके जीवन की गुणवत्ता में क्या परिवर्तन आता है?
स्टेज 1 किडनी कैंसर के लिए लैप्रोस्कोपिक या रोबोटिक रेडिकल नेफरेक्टोमी के बाद, कई मरीज़ जीवन की अच्छी गुणवत्ता का आनंद ले सकते हैं, क्योंकि शरीर अक्सर एक स्वस्थ किडनी के साथ अच्छी तरह से काम कर सकता है। नेफरेक्टोमी सर्जरी के बाद जीवन की गुणवत्ता और संभावित विचारों के संदर्भ में आप आमतौर पर क्या उम्मीद कर सकते हैं:
शारीरिक रिकवरी
- अल्पावधि सुधारसर्जरी के बाद, आपको ठीक होने के लिए समय की आवश्यकता होगी। रिकवरी अवधि इस बात पर निर्भर करती है कि सर्जरी ओपन थी या लेप्रोस्कोपिक। लेप्रोस्कोपिक नेफरेक्टोमी आमतौर पर जल्दी ठीक होने (2-4 सप्ताह) की अनुमति देती है, जबकि ओपन सर्जरी में 6-8 सप्ताह लग सकते हैं। इस अवधि के दौरान, आपको कुछ असुविधा का अनुभव होगा, लेकिन अधिकांश रोगी धीरे-धीरे अपनी दैनिक गतिविधियों को फिर से शुरू करने में सक्षम होते हैं।
- उर्जा स्तरशुरुआत में, आपको थकान महसूस हो सकती है क्योंकि आपका शरीर एक किडनी के साथ तालमेल बिठाता है। हालांकि, समय के साथ, अधिकांश रोगी सामान्य ऊर्जा स्तर हासिल कर लेते हैं।
गुर्दे का कार्य
- प्रतिपूरक कार्य: ज़्यादातर मामलों में, बची हुई किडनी दूसरी किडनी के नुकसान की भरपाई करती है, और आपको अपने रोज़मर्रा के जीवन में कोई खास अंतर महसूस नहीं हो सकता है। आपकी बची हुई किडनी शरीर में संतुलन बनाए रखने के लिए अपनी फ़िल्टरिंग क्षमता को बढ़ाती है, इसलिए आपकी कुल किडनी का काम आम तौर पर स्थिर रहता है।
- निगरानी: नियमित फॉलो-अप और किडनी फंक्शन टेस्ट (जैसे रक्तचाप, क्रिएटिनिन स्तर और मूत्र परीक्षण) यह सुनिश्चित करने के लिए आवश्यक होंगे कि आपकी शेष किडनी अच्छी तरह से काम कर रही है। किडनी की समस्याओं या कैंसर की पुनरावृत्ति के किसी भी शुरुआती लक्षण का पता लगाने के लिए यह निगरानी महत्वपूर्ण है।
जीवन शैली में परिवर्तन
- आहार: आपको अपनी बची हुई किडनी की सुरक्षा के लिए किडनी के अनुकूल आहार अपनाने की सलाह दी जा सकती है। इसमें आम तौर पर संतुलित आहार बनाए रखना, नमक का सेवन कम करना, प्रोसेस्ड खाद्य पदार्थों को सीमित करना और खूब पानी पीना शामिल है। कुछ मामलों में, रोगियों को अत्यधिक प्रोटीन से बचने के लिए प्रोत्साहित किया जाता है, क्योंकि उच्च प्रोटीन वाला आहार बची हुई किडनी पर दबाव डाल सकता है।
- शारीरिक गतिविधि: एक बार पूरी तरह से ठीक हो जाने के बाद, आप आमतौर पर व्यायाम सहित नियमित शारीरिक गतिविधियों में वापस आ सकते हैं। हालाँकि, सर्जरी के बाद पहले कुछ महीनों के लिए ज़ोरदार गतिविधियों से बचना महत्वपूर्ण है, और अपने स्वास्थ्य सेवा प्रदाता के साथ अपनी व्यायाम योजना पर चर्चा करना सबसे अच्छा है।
भावनात्मक और मनोवैज्ञानिक स्वास्थ्य
- कैंसर का निदान होना और सर्जरी से गुजरना भावनात्मक रूप से प्रभावित कर सकता है। कैंसर के दोबारा होने के बारे में चिंता या डर की भावनाएँ सामान्य हैं, लेकिन कई मरीज़ पाते हैं कि सर्जरी के बाद वे अपना सामान्य जीवन फिर से शुरू कर सकते हैं। परिवार, दोस्तों या कैंसर सहायता समूहों से मिलने वाला समर्थन रिकवरी के भावनात्मक पहलुओं से निपटने में मदद कर सकता है।
दीर्घकालिक स्वास्थ्य संबंधी विचार
- उच्च रक्तचापनेफरेक्टोमी के बाद कुछ रोगियों में उच्च रक्तचाप (हाइपरटेंशन) की समस्या हो सकती है, क्योंकि शेष किडनी को अधिक काम करना पड़ सकता है। नियमित जांच और जीवनशैली में बदलाव से इसे नियंत्रित करने में मदद मिल सकती है।
- क्रोनिक किडनी रोग (सीकेडी): हालांकि स्टेज 1 कैंसर के लिए नेफरेक्टोमी के बाद यह असामान्य है, लेकिन विकसित होने का एक छोटा जोखिम है सीकेडी समय के साथ, विशेष रूप से यदि अन्य जोखिम कारक (जैसे मधुमेह या उच्च रक्तचाप) मौजूद हैं। स्वस्थ जीवनशैली बनाए रखने और अपने गुर्दे के कामकाज की निगरानी करने से इस जोखिम को कम करने में मदद मिलेगी।
कैंसर निगरानी
- स्टेज 1 कैंसर के बाद, पुनरावृत्ति का जोखिम आम तौर पर कम होता है, लेकिन नियमित ऑन्कोलॉजिकल फॉलो-अप आवश्यक है। आपको सीटी स्कैन, एमआरआई या अल्ट्रासाउंड जैसे समय-समय पर इमेजिंग टेस्ट करवाने पड़ सकते हैं ताकि यह सुनिश्चित किया जा सके कि शेष किडनी या शरीर के अन्य हिस्सों में कैंसर की पुनरावृत्ति न हो।
जीवन की समग्र गुणवत्ता
- स्टेज 1 कैंसर के लिए रेडिकल नेफरेक्टोमी से गुजरने वाले अधिकांश रोगी सामान्य, स्वस्थ जीवन जीते हैं। बची हुई किडनी आमतौर पर दूसरे के नुकसान की भरपाई करती है, और जीवनशैली में कुछ बदलाव करके, रोगी अपने समग्र स्वास्थ्य पर न्यूनतम प्रभाव की उम्मीद कर सकते हैं। नियमित निगरानी, स्वस्थ जीवनशैली और अनुवर्ती देखभाल दीर्घकालिक स्वास्थ्य बनाए रखने के लिए महत्वपूर्ण हैं।
एक किडनी के लिए की गई कट्टरपंथी नेफरेक्टोमी के परिणामस्वरूप एक ही सर्जरी के दौरान दोनों किडनी को निकालने का क्या कारण हो सकता है?
रेडिकल नेफरेक्टोमी, जिसमें आम तौर पर एक किडनी के साथ-साथ आस-पास के ऊतकों को भी हटाया जाता है, दुर्लभ और विशिष्ट परिस्थितियों में एक ही सर्जरी के दौरान दोनों किडनी को भी निकाला जा सकता है। इसके कुछ संभावित कारण इस प्रकार हैं:
दूसरी किडनी में बीमारी की अप्रत्याशित खोज
- दोनों गुर्दों में कैंसरकभी-कभी, सर्जरी या अतिरिक्त इमेजिंग के दौरान, डॉक्टरों को पता चल सकता है कि कैंसर फैल गया है या दोनों किडनी में मौजूद है। अगर दोनों किडनी कैंसर से गंभीर रूप से प्रभावित हैं (खासकर द्विपक्षीय रीनल सेल कार्सिनोमा के मामले में), तो बीमारी के प्रसार को रोकने के लिए दोनों को निकालना आवश्यक हो सकता है।
- पॉलीसिस्टिक किडनी रोग (पीकेडी):
कुछ उन्नत मामलों में
पीकेडीजहां दोनों गुर्दे गंभीर रूप से बढ़े हुए या खराब हो गए हों, वहां शल्यचिकित्सक भविष्य की जटिलताओं को रोकने के लिए दोनों गुर्दे निकालने का विकल्प चुन सकते हैं।
शेष किडनी को गंभीर क्षति या जटिलता
- सर्जरी के दौरान आकस्मिक क्षतिनेफरेक्टोमी के दौरान, बची हुई किडनी को सर्जिकल जटिलताओं के कारण आकस्मिक क्षति हो सकती है, जैसे कि रक्त की आपूर्ति की समस्या या आसपास की संरचनाओं को अनजाने में चोट लगना। यदि क्षति गंभीर है और उसकी मरम्मत नहीं की जा सकती है, तो सर्जन को दूसरी किडनी भी निकालनी पड़ सकती है।
- संवहनी जटिलताएंयदि सर्जरी के दौरान दूसरी किडनी को रक्त की आपूर्ति करने वाली रक्त वाहिकाएं क्षतिग्रस्त हो जाती हैं, जिससे इस्केमिया (रक्त की आपूर्ति में कमी) हो जाती है, तो ऊतक मृत्यु और उसके बाद की जटिलताओं को रोकने के लिए दूसरी किडनी को निकालना पड़ सकता है।
- कुछ मामलों में, अगर दोनों किडनी पहले से ही सी.के.डी. जैसी स्थितियों के कारण खराब हो चुकी हैं, तो दूसरी किडनी इतनी कार्यात्मक नहीं हो सकती कि उसे उसी स्थान पर छोड़ा जा सके। अगर यह अब अपशिष्ट को छानने या तरल पदार्थ और इलेक्ट्रोलाइट्स को ठीक से नियंत्रित करने में सक्षम नहीं है, तो दोनों किडनी को एक साथ निकालने का निर्णय लिया जा सकता है।
गंभीर संक्रमण
- क्रोनिक पाइलोनफ्राइटिस (गुर्दे का एक गंभीर संक्रमण) जैसे गंभीर संक्रमण की उपस्थिति में, यदि संक्रमण लगातार बना रहता है और उपचार के प्रति कोई प्रतिक्रिया नहीं होती है, तो दोनों गुर्दों को निकालने की आवश्यकता हो सकती है, जिससे रोगी के समग्र स्वास्थ्य को खतरा हो सकता है।
जन्मजात या आनुवंशिक स्थितियां
- द्विपक्षीय विल्म्स ट्यूमर या अन्य दुर्लभ आनुवंशिक स्थितियां जो दोनों गुर्दों को प्रभावित करती हैं, उनमें दोनों गुर्दों को निकालने की आवश्यकता हो सकती है, विशेष रूप से यदि दोनों गुर्दे क्षतिग्रस्त हो गए हों और रोग का निदान खराब हो रहा हो।
एहतियात के तौर पर नियोजित नेफ्रेक्टोमी
- ऐसे मामलों में जहां दूसरी किडनी काफी क्षतिग्रस्त हो गई हो या निकट भविष्य में काम न करने का जोखिम हो, शल्य चिकित्सा दल पहले ही उसे हटाने का विकल्प चुन सकता है। यह व्यापक किडनी रोग या कैंसर के दोबारा होने की उच्च संभावना के मामलों में हो सकता है।
ऐसी स्थिति में जहां दोनों गुर्दे निकाल दिए जाते हैं, रोगी को संभवतः शल्य चिकित्सा की आवश्यकता होगी। डायलिसिस सर्जरी के तुरंत बाद रक्त से अपशिष्ट को छानने का कार्य संभालने के लिए, या गुर्दा प्रत्यारोपण इसे दीर्घकालिक समाधान के रूप में योजनाबद्ध किया जा सकता है।
- ऐसे मामलों में जहां दूसरी किडनी काफी क्षतिग्रस्त हो गई हो या निकट भविष्य में काम न करने का जोखिम हो, शल्य चिकित्सा दल पहले ही उसे हटाने का विकल्प चुन सकता है। यह व्यापक किडनी रोग या कैंसर के दोबारा होने की उच्च संभावना के मामलों में हो सकता है।
- द्विपक्षीय विल्म्स ट्यूमर या अन्य दुर्लभ आनुवंशिक स्थितियां जो दोनों गुर्दों को प्रभावित करती हैं, उनमें दोनों गुर्दों को निकालने की आवश्यकता हो सकती है, विशेष रूप से यदि दोनों गुर्दे क्षतिग्रस्त हो गए हों और रोग का निदान खराब हो रहा हो।
- क्रोनिक पाइलोनफ्राइटिस (गुर्दे का एक गंभीर संक्रमण) जैसे गंभीर संक्रमण की उपस्थिति में, यदि संक्रमण लगातार बना रहता है और उपचार के प्रति कोई प्रतिक्रिया नहीं होती है, तो दोनों गुर्दों को निकालने की आवश्यकता हो सकती है, जिससे रोगी के समग्र स्वास्थ्य को खतरा हो सकता है।
अंतर्निहित क्रोनिक किडनी रोग (सी.के.डी.)
हैदराबाद, भारत में नेफरेक्टोमी सर्जरी की लागत कितनी है?
हैदराबाद में नेफ्रेक्टोमी सर्जरी की लागत ₹1,35,000 से ₹4,50,000 (US$1,600 - US$5,400) तक हो सकती है।यह कई कारकों पर निर्भर करता है जैसे कि नेफरेक्टोमी (गुर्दा निकालना) प्रक्रिया का प्रकार (जैसे कि सरल, आंशिक, कट्टरपंथी या द्विपक्षीय), रोगी की समग्र स्वास्थ्य स्थिति, अस्पताल की सुविधा और शुल्क (कमरा, ऑपरेशन थियेटर और आईसीयू शुल्क), रहने की अवधि, सर्जन की विशेषज्ञता, इस्तेमाल किए गए एनेस्थीसिया का प्रकार (स्थानीय, क्षेत्रीय या सामान्य), बीमा या कॉर्पोरेट अनुमोदन, प्री-ऑपरेटिव टेस्ट और सर्जरी के बाद की देखभाल। नीचे तकनीकों के आधार पर लागतों का विस्तृत विवरण दिया गया है:
- ओपन नेफ्रेक्टोमी (पारंपरिक सरल, आंशिक, मूल या द्विपक्षीय नेफरेक्टोमी सर्जरी): लगभग लागत ₹1,35,000 – ₹2,25,000 (US$1,600 - US$2,680)
- लैप्रोस्कोपिक नेफ्रेक्टोमी (न्यूनतम इनवेसिव सरल, आंशिक, मूल या द्विपक्षीय नेफरेक्टोमी सर्जरी): लगभग लागत ₹1,85,000 – ₹3,25,000 (US$2,200 - US$3,870)
- रोबोटिक सहायता प्राप्त नेफ्रेक्टोमी (रोबोटिक सरल, आंशिक, कट्टरपंथी या द्विपक्षीय नेफरेक्टोमी सर्जरी): लगभग लागत ₹3,75,000 – ₹4,50,000 (US$4,450 - US$5,350)
नेफरेक्टोमी (गुर्दा निकालने) सर्जरी पर विचार करने वाले व्यक्ति के लिए व्यक्तिगत अनुमान प्राप्त करने के लिए मूत्र रोग विशेषज्ञ से परामर्श करना महत्वपूर्ण है। इससे सर्जरी से पहले प्रक्रिया के विवरण, संभावित लागत और संबंधित जोखिमों की स्पष्ट समझ सुनिश्चित होती है।



