सिग्मोयडोस्कोपी टेस्ट – प्रक्रिया संकेत, उद्देश्य, दुष्प्रभाव और लागत
पेस हॉस्पिटल्स में, सिग्मोयडोस्कोपी विशेषज्ञ डॉक्टरों की टीम - मेडिकल गैस्ट्रोएंटेरोलॉजिस्ट, सर्जिकल गैस्ट्रोएंटेरोलॉजिस्ट, और प्रॉक्टोलॉजिस्ट उन्नत एंडोस्कोपिक सूट का उपयोग करके सूजन आंत्र रोगों (अल्सरेटिव कोलाइटिस और क्रोहन रोग), डायवर्टिकुला, बवासीर, बवासीर, सिकुड़न, अल्सर, कोलन कैंसर, मलाशय कैंसर, आंतों के पॉलीप्स और कोलन पॉलीप्स के सबसे जटिल और जटिल मामलों के निदान और उपचार में अनुभवी हैं।
के लिए अपॉइंटमेंट का अनुरोध करें सिग्मोयडोस्कोपी परीक्षण
सिग्मोयडोस्कोपी परीक्षण - अपॉइंटमेंट
- हमें क्यों चुनें -
20,000 सिग्मोयडोस्कोपी परीक्षण किए गए
उन्नत 3डी एचडी एंडोस्कोपी यूनिट
सर्वश्रेष्ठ सिग्मोयडोस्कोपी डॉक्टरों की टीम
सभी बीमा और टीपीए स्वीकार्य
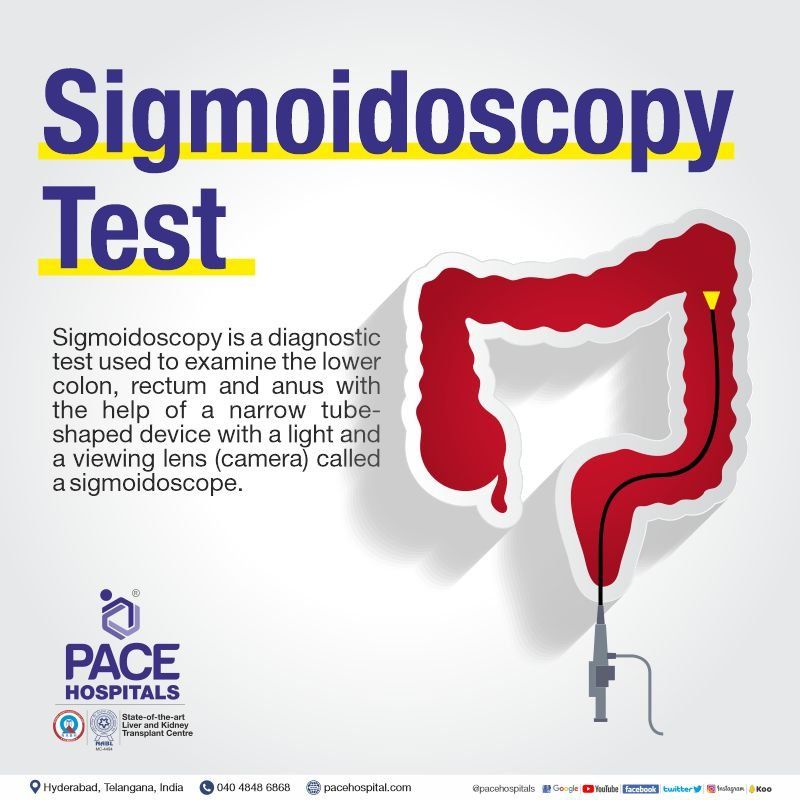
सिग्मोयडोस्कोपी क्या है और इसका उद्देश्य क्या है?
सिग्मोयडोस्कोपी का अर्थ
सिग्मोयडोस्कोपी प्रक्रिया एक नैदानिक परीक्षण है जिसका उपयोग एक संकीर्ण ट्यूब के आकार के उपकरण की मदद से निचले बृहदान्त्र (अवरोही बृहदान्त्र), मलाशय और गुदा की जांच करने के लिए किया जाता है, जिसमें एक प्रकाश और एक देखने वाला लेंस (कैमरा) होता है जिसे सिग्मोयडोस्कोप कहा जाता है। इसमें रोग की सूक्ष्म जांच (बायोप्सी) के लिए ऊतक निकालने के लिए एक उपकरण शामिल हो सकता है।
सिग्मोयडोस्कोपी परीक्षण गैस्ट्रोइंटेस्टाइनल रोगों के लक्षणों और संकेतों की जांच करने के लिए इस्तेमाल की जाने वाली सबसे आम विधियों में से एक है, जैसे कि सूजन आंत्र रोग (अल्सरेटिव कोलाइटिस और क्रोहन रोग), डायवर्टिकुला (बृहदान्त्र की दीवार पर थैलियां),
अर्श या
धन, सिकुड़न, अल्सर,
पेट का कैंसर, मलाशय कैंसर, आंतों के पॉलीप्स (असामान्य ऊतक वृद्धि जो समय के साथ कैंसर में बदल सकती है) और किसी भी अन्य आंतों के रोगों के संकेतों और लक्षणों की जांच करें। इसे लगभग 15 से 30 मिनट में पूरा किया जा सकता है।
सिग्मोयडोस्कोपी के प्रकार
निचली बड़ी आंत में सिग्मोयडोस्कोप की पहुंच की सीमा के आधार पर, सिग्मोयडोस्कोपी प्रक्रिया मुख्य रूप से दो प्रकार की होती है -
- लचीली सिग्मोयडोस्कोपी
- कठोर सिग्मोयडोस्कोपी
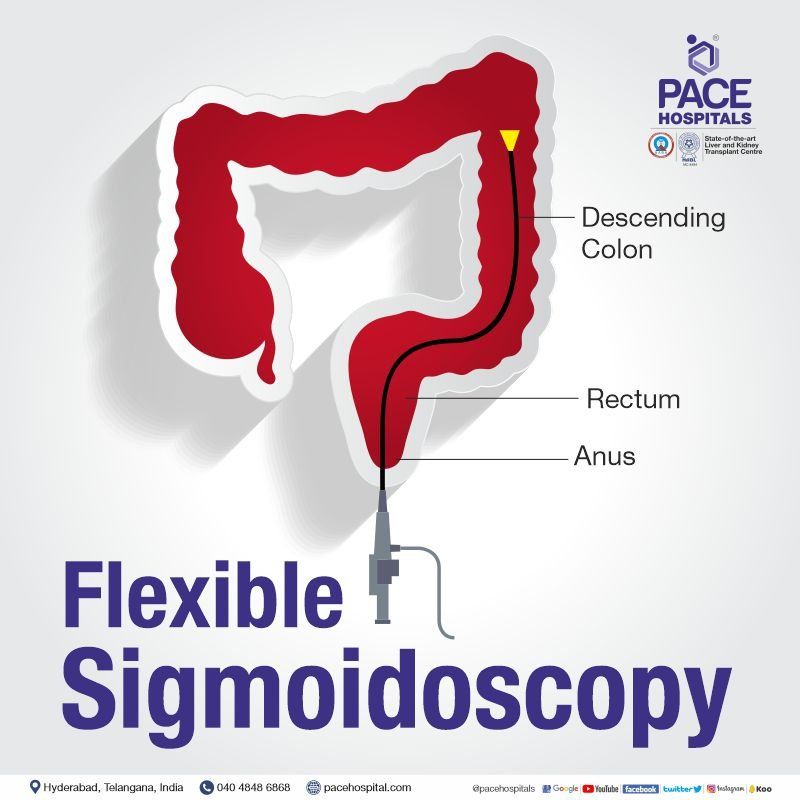
लचीली सिग्मोयडोस्कोपी
यह बड़ी आंत के निचले हिस्से (अवरोही बृहदान्त्र तक) की जांच करने के लिए इस्तेमाल की जाने वाली एक प्रक्रिया है। यह 60 सेमी पतली लचीली फाइबर ऑप्टिक ट्यूब (लचीली सिग्मोयडोस्कोप) का उपयोग करके किया जाता है।

कठोर सिग्मोयडोस्कोपी
इसे प्रोक्टोस्कोपी के नाम से भी जाना जाता है, यह मलाशय और गुदा की जांच करने के लिए इस्तेमाल की जाने वाली प्रक्रिया है। इस प्रक्रिया में इस्तेमाल की जाने वाली 25 सेंटीमीटर लंबी खोखली ट्यूब (कठोर सिग्मोइडोस्कोप) केवल मलाशय के आकलन के लिए आदर्श है, क्योंकि यह मलाशय और सिग्मॉइड बृहदान्त्र तक पहुंचती है।
हमारी टीम से मिलिए जठरांत्र चिकित्सक और हेपेटोलॉजिस्ट (लिवर विशेषज्ञ)
हमारी टीम अंतरराष्ट्रीय और स्थानीय स्तर पर प्रशिक्षित है, इसलिए वे रोगियों की जरूरतों और सभी प्रकार के पाचन रोगों जैसे कि सूजन आंत्र रोग - अल्सरेटिव कोलाइटिस और क्रोहन रोग, डायवर्टिकुला (बृहदान्त्र की दीवार पर थैलियां), बवासीर, बवासीर, सिकुड़न, अल्सर, बृहदान्त्र कैंसर, मलाशय कैंसर, आंतों के पॉलीप्स और कई अन्य के लिए उन्नत उपचार तकनीकों को समझते हैं।
डॉ। धीरज अग्रवाल
एमबीबीएस, एमडी (मेडिसिन), डीएम (गैस्ट्रोएंटरोलॉजी), लिवर ट्रांसप्लांटेशन में फेलोशिप
गैस्ट्रोएंटेरोलॉजिस्ट, हेपेटोलॉजिस्ट और एंडोस्कोपिस्ट
डॉ. गोविंद वर्मा
एमबीबीएस, एमडी (मेडिसिन), डीएम (गैस्ट्रोएंटरोलॉजी), ईयूएस में फेलोशिप
अंतर्राष्ट्रीय गैस्ट्रोएंटेरोलॉजिस्ट, हेपेटोलॉजिस्ट और एंडोसोनोलॉजिस्ट
सिग्मोयडोस्कोपी, प्रॉक्टोस्कोपी, कोलोनोस्कोपी और एंडोस्कोपी के बीच तुलना
लचीली सिग्मोयडोस्कोपी बनाम colonoscopy | कोलोनोस्कोपी और सिग्मोयडोस्कोपी के बीच अंतर
ये दोनों प्रक्रियाएं कोलोरेक्टल कैंसर का पता लगाने के लिए स्क्रीनिंग टेस्ट के रूप में काम करती हैं। मरीज की ज़रूरत, सीमा या बड़ी आंत में स्क्रीनिंग के क्षेत्र के आधार पर गैस्ट्रोएंटेरोलॉजिस्ट इनमें से किसी एक की सलाह देता है।
| तत्वों | colonoscopy | अवग्रहान्त्रदर्शन |
|---|---|---|
| आक्रमण की डिग्री | अधिक आक्रामक | कम आक्रामक |
| स्क्रीनिंग क्षेत्र | यह पूरे बृहदान्त्र, मलाशय और गुदा में सूजन, उत्तेजित ऊतकों, पॉलिप्स या कैंसर की उपस्थिति की जांच करता है। | केवल बड़ी आंत का निचला भाग (अवरोही बृहदांत्र, मलाशय और गुदा)। |
| बेहोश करने की दवा की आवश्यकता | अधिकांश मामलों में बेहोश करने की दवा या एनेस्थीसिया देने की सलाह दी जाती है। | आमतौर पर एनेस्थीसिया या शामक की आवश्यकता नहीं होती। |
| अवधि | कोलोनोस्कोपी में 30 मिनट से लेकर एक घंटे तक का समय लग सकता है। हालांकि, अगर स्क्रीनिंग के साथ कोई प्रक्रिया की गई है तो अतिरिक्त समय लग सकता है। | सिग्मोयडोस्कोपी प्रक्रिया लगभग 15 से 30 मिनट में पूरी हो सकती है। हालाँकि, अगर कोई पॉलीप या बायोप्सी हटाई गई है, तो इसमें अतिरिक्त समय लग सकता है। |
| आवृत्ति | रोगनिरोधक के रूप में, यदि रोगी 50 वर्ष की आयु तक पहुंच जाता है तो हर 10 वर्ष* में एक बार। 60 के बाद हर 5 वर्ष में एक बार। जोखिम और लाभ विश्लेषण के आधार पर, चिकित्सक रोगी की आयु 75 से 80 वर्ष हो जाने पर कोलोनोस्कोपी स्कैन का सुझाव दे भी सकता है और नहीं भी। | रोगनिरोधक के रूप में, आमतौर पर हर 5 साल में, या हर 10 साल में एक वार्षिक फेकल ऑकल्ट ब्लड टेस्ट, 50 वर्ष की आयु से शुरू किया जाना चाहिए। * ऐसे लोगों के लिए जिनमें कोलोरेक्टल कैंसर का जोखिम अधिक नहीं है। |
सिग्मोयडोस्कोपी बनाम एंडोस्कोपी | सिग्मोयडोस्कोपी और एंडोस्कोपी के बीच अंतर
ये गैर-शल्य चिकित्सा प्रक्रियाएं हैं जिनका उपयोग एक पतली लचीली एंडोस्कोप (प्रकाश और लेंस युक्त एक लचीली ट्यूब) की सहायता से जठरांत्र संबंधी असामान्यताओं की उपस्थिति के लिए जठरांत्र संबंधी मार्ग की जांच करने के लिए किया जाता है।
| तत्वों | अवग्रहान्त्रदर्शन | एंडोस्कोपी |
|---|---|---|
| स्क्रीनिंग क्षेत्र | केवल बड़ी आंत का निचला भाग (अवरोही बृहदांत्र, मलाशय और गुदा)। | यह मुंह से लेकर बड़ी आंत तक संपूर्ण जठरांत्र पथ की जांच करता है। |
| जाँच करना | दस्त, पेट दर्द, कब्ज, पॉलीप्स (असामान्य वृद्धि) और आंतों से रक्तस्राव जैसे लक्षणों का निदान करना। मलाशय और कोलोरेक्टल कैंसर की उपस्थिति की जांच करना। | पाचन संबंधी लक्षणों जैसे कि सीने में जलन, मतली, उल्टी, पेट में दर्द, निगलने में कठिनाई और जठरांत्र संबंधी रक्तस्राव का कारण बनने वाला कारक। पेट के कैंसर या गैस्ट्रिक कैंसर की उपस्थिति की जांच करने के लिए। |
| इलाज | उपचार के विकल्पों में आंतों के पॉलीप्स या बवासीर को निकालना शामिल है। | उपचार के विकल्पों में संकीर्ण ग्रासनली का विस्तार, आंत के पॉलिप को हटाना, तथा रक्तस्रावी रक्त वाहिका को जलाना शामिल है। |
| बेहोश करने की दवा की आवश्यकता | आमतौर पर एनेस्थीसिया या शामक की आवश्यकता नहीं होती। | ऑपरेशन के प्रकार के आधार पर बेहोश करने वाली दवा या एनेस्थीसिया का उपयोग किया जाएगा। |
| आवृत्ति | रोगनिरोधक के रूप में, आमतौर पर हर 5 साल या हर 10 साल में एक बार मल में गुप्त रक्त परीक्षण कराया जाता है, जिसकी शुरुआत 50 वर्ष की आयु से की जाती है। | रोगी की स्थिति और जरूरतों के आधार पर गैस्ट्रोएंटेरोलॉजिस्ट द्वारा एंडोस्कोपी की सिफारिश की जाएगी। |
अक्सर पूछे जाने वाले प्रश्नों:
हैदराबाद में लचीली सिग्मोयडोस्कोपी की लागत कितनी है?
हैदराबाद में लचीली सिग्मोयडोस्कोपी की लागत 2,600 रुपये से लेकर 6,500 रुपये (दो हजार छह सौ से छह हजार पांच सौ) तक होती है। हालांकि, हैदराबाद में सिग्मोयडोस्कोपी परीक्षण की लागत कई कारकों जैसे कि रोगी की स्थिति, निदान, कैशलेस सुविधा के लिए बीमा स्वीकृति, कॉर्पोरेट नीति, सीजीएचएस, ईएचएस, ईएसआई आदि के आधार पर भिन्न होती है।
भारत में लचीले सिग्मोयडोस्कोपी परीक्षण की कीमत कितनी है?
भारत में फ्लेक्सिबल सिग्मोयडोस्कोपी टेस्ट की कीमत 2,200 रुपये से लेकर 8,500 रुपये (दो हजार दो सौ से आठ हजार पांच सौ) तक होती है। हालाँकि, भारत में सिग्मोयडोस्कोपी की कीमत अलग-अलग शहरों में अलग-अलग अस्पतालों के आधार पर अलग-अलग हो सकती है।